Fernando Navarro
Fernando Navarro
Mar, 01/08/2023 - 09:16
Curiosidades médico-lingüÃsticas

Los sufijos '-ito', '-ico' e '-illo' son algunos de los más usado para formar diminutivos en español.
Algunos diminutivos ocultos de uso frecuente en español son: aceituna (del arameo zaytÅ«nÄ, diminutivo de zaytÄ, a través del árabe hispánico azzaytúna), aguja (del latÃn acúcula, diminutivo de acus, aguja), aleta (diminutivo de ‘ala’), alvéolo (del latÃn alvéolus, diminutivo de alveus, cavidad), amarillo (del latÃn hispánico amarellus, diminutivo de amarus, amargo), ampolla (del latÃn ampulla, antes ampórula, diminutivo de ámpora, ánfora), arandela (del francés rondelle, diminutivo de rond, redondo), arteriola (diminutivo latino de arteria), aurÃcula (diminutivo latino de auris, oreja), bacilo (del latÃn bacillum, diminutivo de báculum, bastón), barbilla (diminutivo de ‘barba’), bicicleta (del francés bicyclette, con el sufijo diminutivo -ette por el pequeño tamaño de sus ruedas), blástula (diminutivo latino de blastos, germen), boceto (del italiano bozzetto, diminutivo de bozza, piedra sin desbastar), bolsillo (diminutivo de ‘bolso’), bombilla (diminutivo de ‘bomba’), boquilla (diminutivo de ‘boca’), botiquÃn (diminutivo de ‘botica’), brazalete (diminutivo de ‘brazal’), cálculo (del latÃn cálculus, diminutivo de calx, calcis, piedra de cal), calzoncillo (diminutivo de ‘calzón’), camilla (diminutivo de ‘cama’), cápsula (diminutivo latino de capsa, caja o cofre), cartilla (diminutivo de ‘carta’), célula (del latÃn céllula, diminutivo de cella, celda), cerilla (diminutivo de ‘cera’), chuleta (del catalán xulleta, diminutivo de xulla, costilla), cigarrillo (diminutivo de ‘cigarro’), cÃrculo (del latÃn cÃrculus, diminutivo de circus, cerco), clavÃcula (diminutivo latino de clavis, llave), cochino (diminutivo de ‘coche’, cerdo), coleta (diminutivo de ‘cola’), collarÃn (diminutivo de ‘collar’), cornete (diminutivo de ‘cuerno’), corsé (del francés corset, diminutivo de corps, cuerpo), cráneo (del griego κÏανίον, diminutivo de κÏάνος, casco o yelmo), cubeta (diminutivo de ‘cuba’), cuchillo (del latÃn cultellus, diminutivo de culter, cuchillo), duela (del francés antiguo douelle, diminutivo de doue, tonel), escayola (del italiano scagliuola, diminutivo de scaglia, escama), espagueti (del italiano spaghetti, diminutivo plural de spago, cordón fino), espátula (del latÃn spáthula, diminutivo de spatha, pala), espliego (del latÃn spÃculum, diminutivo de spicum, espiga), gaceta (del italiano gazzetta, diminutivo de gazza, urraca), gránulo (del latÃn gránulum, diminutivo de granum, grano), herbolario (derivado del latÃn hérbula, diminutivo de herba, hierba), horquilla (diminutivo de ‘horca’), jardÃn (del francés jardin, diminutivo de jart, huerto), jeringuilla (diminutivo de ‘jeringa’), juanete (diminutivo de Juan, hombre rústico), juguete (diminutivo de ‘juego’), lengüeta (diminutivo de ‘lengua’), libélula (del latÃn libellula, diminutivo de libella, nivel o balanza), lóbulo (del latÃn lóbulus, diminutivo de lobus, lóbulo), maniquà (a través del francés mannequin, del holandés mannekejn, diminutivo de man, hombre), mascarilla (diminutivo de ‘máscara’), menisco (del griego μηνίσκος, diminutivo de μήνη, luna), meseta (diminutivo de ‘mesa’), molécula (diminutivo latino de moles, masa), mórula (diminutivo latino de morum, mora), mosquito (diminutivo de ‘mosco’), muesli (del alemán suizo Müesli, diminutivo de Mues, puré o papilla), muleta (diminutivo de ‘mula’), murciélago (del latÃn mus, muris, ratón, y caéculus, diminutivo de caecus, ciego), núcleo (del latÃn nucleus, diminutivo de nux, nucis, nuez), nudillos (diminutivo plural de ‘nudo’), oreja (del latÃn aurÃcula, diminutivo de auris, oreja), orilla (diminutivo del latÃn ora, borde), orzuelo (del latÃn hordéolus, diminutivo de hordeum, hordio o cebada), oveja (del latÃn ovÃcula, diminutivo de ovis, oveja), óvulo (del latÃn óvulum, diminutivo de ovum, huevo), paleta (diminutivo de ‘paña’), pañuelo (diminutivo de ‘paño’), partÃcula (diminutivo latino de pars, partis, parte), párvulo (del latÃn párvulus, diminutivo de parvus, pequeño), pasillo (diminutivo de ‘paso’), patillas (diminutivo plural de ‘pata’), pelÃcula y pellejo (ambos del latÃn pellÃcula, diminutivo de pellis, piel), peseta (diminutivo de ‘peso’), pezón (del latÃn vulgar peccÃolus, diminutivo de pes, pedis, pie), pÃldora (del latÃn pÃlula, diminutivo de pila, bola o pelota), pipeta (del francés pipette, diminutivo de pipe, pipa), pipiolo (del latÃn pipiolus, diminutivo de pipio, pichón o polluelo), plaqueta (del francés plaquette, diminutivo de plaque, placa), pupila (del latÃn pupilla, diminutivo de pupa, niña [del ojo]), rodilla (del latÃn rotella, diminutivo de rota, rueda), rubéola (diminutivo latino de rúbea, roja), serpentÃn (diminutivo de ‘serpiente’), soplete (diminutivo de ‘soplo’), tesina (diminutivo de ‘tesis’), tobillo (del latÃn vulgar tubellum, diminutivo de tuber, protuberancia o tuberosidad), tomillo (diminutivo del castellano antiguo ‘tumo’, del latÃn thymum, tomillo), tortilla (diminutivo de ‘torta’), tubérculo (del latÃn tubérculum, diminutivo de tuber, protuberancia o tuberosidad), ultravioleta (de ‘violeta’, diminutivo de ‘viola’, violeta), úvula (diminutivo latino de uva, uva), vacuola (del latÃn vacúola, diminutivo de vacuum, vacÃo), vainilla (diminutivo de ‘vaina’), válvula (diminutivo latino de valva, batiente de una puerta), ventrÃculo (del latÃn ventrÃculum, diminutivo de venter, ventris, vientre), vesÃcula (diminutivo latino de vesica, vejiga), viruela (del latÃn varÃola, diminutivo de varum, pústula), vitriolo (del latÃn vitrÃolum, diminutivo de vitrum, vidrio) y vodka (del ruso водка [vodka], diminutivo de вода [voda], agua).
Más raras, pero también más curiosas, son las palabras españolas que hoy ya pocos advierten que portan dentro no uno, sino dos diminutivos ocultos: agujetas (diminutivo plural de ‘aguja’, del latÃn acúcula, diminutivo a su vez de acus, aguja), calcetÃn (diminutivo de ‘calceta’, diminutivo a su vez de ‘calza’), cartulina (del italiano cartolina, diminutivo formado a partir del latÃn chártula, diminutivo a su vez de charta, papel), lentejuela (diminutivo de ‘lenteja’, del latÃn lentÃcula, diminutivo a su vez de lens, lentis, lenteja), maletÃn (diminutivo de ‘maleta’, diminutivo a su vez de ‘mala’, del francés malle, baúl o maleta), mariquita (diminutivo de ‘marica’, diminutivo a su vez de MarÃa, nombre femenino), nucléolo (del latÃn nucléolus, diminutivo de nucleus, hueso de fruta, diminutivo a su vez de nux, nucis, nuez), varicela (del latÃn varicella, diminutivo de variola, pústula, diminutivo a su vez de varum, pústula).
Fernando A. Navarro
De 'aceituna', 'aguja', 'aleta' y 'alvéolo' a 'vesÃcula', 'viruela', 'vitriolo' y 'vodka', en español abundan las palabras que esconden en su interior un diminutivo.
Off
Fernando A. Navarro
Off
 Menos materia gris en el lóbulo frontal izquierdo se asocia con el inicio del tabaquismo en la adolescencia.
Menos materia gris en el lóbulo frontal izquierdo se asocia con el inicio del tabaquismo en la adolescencia.


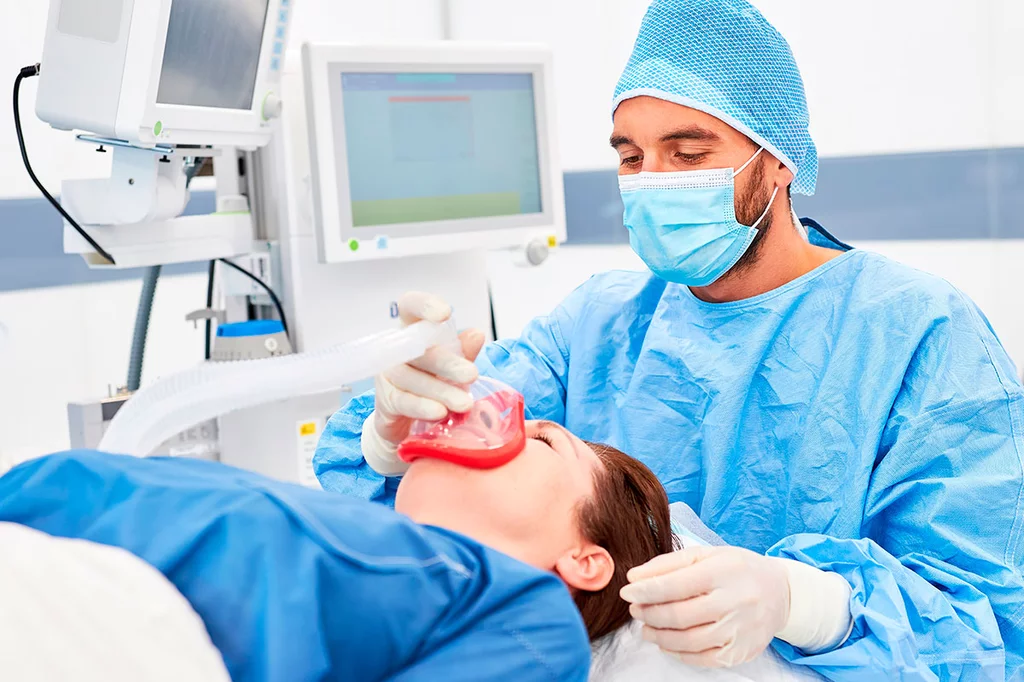 Llamamos 'anestesista' al médico especialista en anestesiologÃa y reanimación.
Llamamos 'anestesista' al médico especialista en anestesiologÃa y reanimación.
 Cristina Is (izquierda) e Inmaculada Ãvalos (derecha).
Cristina Is (izquierda) e Inmaculada Ãvalos (derecha).
 El perfil de farmacias que solicita el servicio de 'mystery shopper' es el de plantillas con al menos cuatro empleados o cadenas de farmacias. Foto: SHUTTERSTOCK.
El perfil de farmacias que solicita el servicio de 'mystery shopper' es el de plantillas con al menos cuatro empleados o cadenas de farmacias. Foto: SHUTTERSTOCK.
 Logo de 'Mystery Shopper Spain'.
Logo de 'Mystery Shopper Spain'.
 Logotipo de Farmacia Ecoceutics.
Logotipo de Farmacia Ecoceutics.
 La receta electrónica interoperable con Europa llega a Polonia.
La receta electrónica interoperable con Europa llega a Polonia.
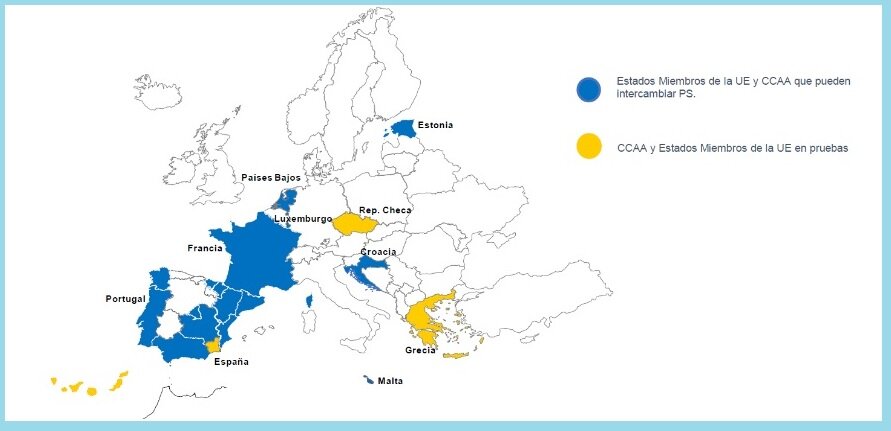 CCAA de España que pueden comunicar informes EUPS y Estados Miembros UE con los que se puede operar. Fuente: MINISTERIO DE SANIDAD.
Receta electrónica en Europa
CCAA de España que pueden comunicar informes EUPS y Estados Miembros UE con los que se puede operar. Fuente: MINISTERIO DE SANIDAD.
Receta electrónica en Europa
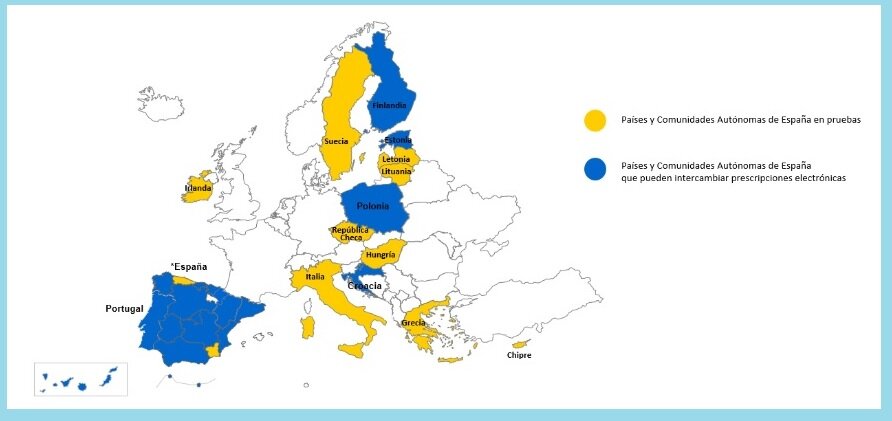 PaÃses europeos que pueden intercambiar prescripciones electrónicas con autonomÃas de España. Fuente: MINISTERIO DE SANIDAD.
PaÃses europeos que pueden intercambiar prescripciones electrónicas con autonomÃas de España. Fuente: MINISTERIO DE SANIDAD.
 Alejandro Vázquez, consejero de Sanidad de la Junta de Castilla y León. Foto: SERGIO GONZÃLEZ VALERO
Alejandro Vázquez, consejero de Sanidad de la Junta de Castilla y León. Foto: SERGIO GONZÃLEZ VALERO
 Los españoles reciclaron en 2022 un 5% más de envases vacÃos o con restos de medicamentos en los Puntos Sigre. Foto: SIGRE.
Los españoles reciclaron en 2022 un 5% más de envases vacÃos o con restos de medicamentos en los Puntos Sigre. Foto: SIGRE.
 Miguel Vega, subdirector general de Sigre. Foto: SIGRE.
Miguel Vega, subdirector general de Sigre. Foto: SIGRE.
 Células de VIH. Foto: SHUTTERSTOCK.
Células de VIH. Foto: SHUTTERSTOCK.
 Carlos Dora, presidente de la Sociedad Internacional para la Salud Urbana. Foto: SEMG
Carlos Dora, presidente de la Sociedad Internacional para la Salud Urbana. Foto: SEMG
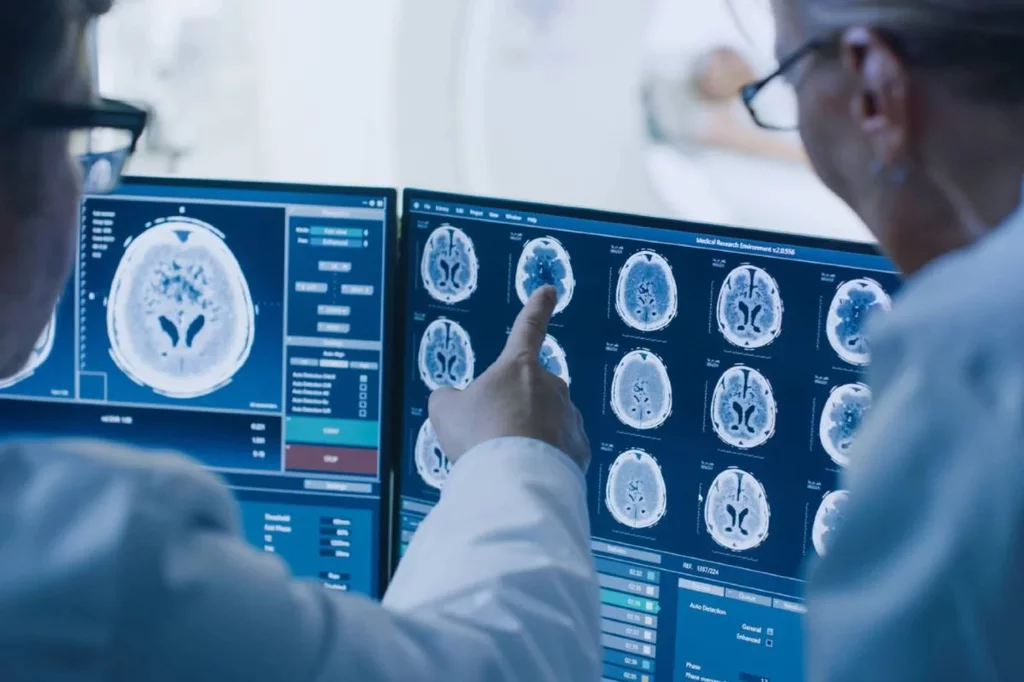 La resonancia magnética es fundamental en investigación en neurociencias.
La resonancia magnética es fundamental en investigación en neurociencias.
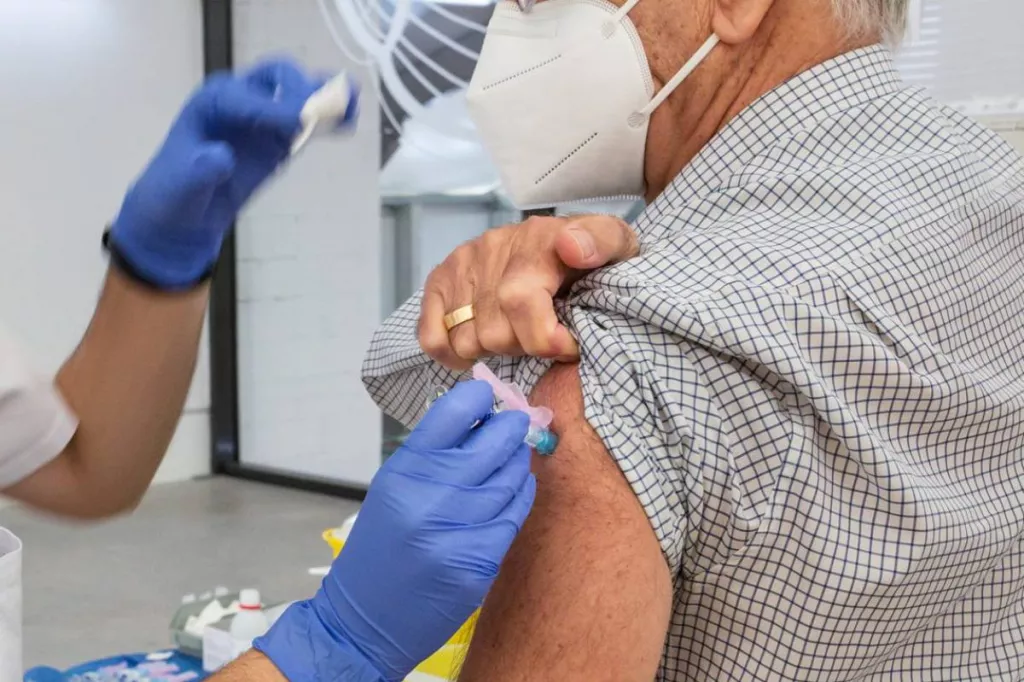 Solo en Estados Unidos, se estima que el VRS es responsable de entre 60.000 y 160.000 muertes y cerca de 10.000 ingresos anuales de personas mayores.
Solo en Estados Unidos, se estima que el VRS es responsable de entre 60.000 y 160.000 muertes y cerca de 10.000 ingresos anuales de personas mayores.
 ¿Es válido el uso de grabaciones para justificar una sanción a un trabajador? Foto: SHUTTERSROCK
¿Es válido el uso de grabaciones para justificar una sanción a un trabajador? Foto: SHUTTERSROCK
 Ya con 4.000 pasos se empiezan a notar beneficios para la salud. Foto: SHUTTERSTOCK.
Ya con 4.000 pasos se empiezan a notar beneficios para la salud. Foto: SHUTTERSTOCK.
 ¿Qué pasos seguir para conseguir una patente? Ilustración: SHUTTERSTOCK
¿Qué pasos seguir para conseguir una patente? Ilustración: SHUTTERSTOCK
 Francisco Julián GarcÃa, enfermero en el Hospital Virgen de las Nieves de Granada.
Francisco Julián GarcÃa, enfermero en el Hospital Virgen de las Nieves de Granada.
 Muchos municipios de España no tienen agua potable o sufren restricciones. Foto: DM.
Muchos municipios de España no tienen agua potable o sufren restricciones. Foto: DM.
 Cristina Castillo Forniés, nueva directora general del Servicio Aragonés de Salud, en una foto de archivo: FOTO: Cedida
Cristina Castillo Forniés, nueva directora general del Servicio Aragonés de Salud, en una foto de archivo: FOTO: Cedida
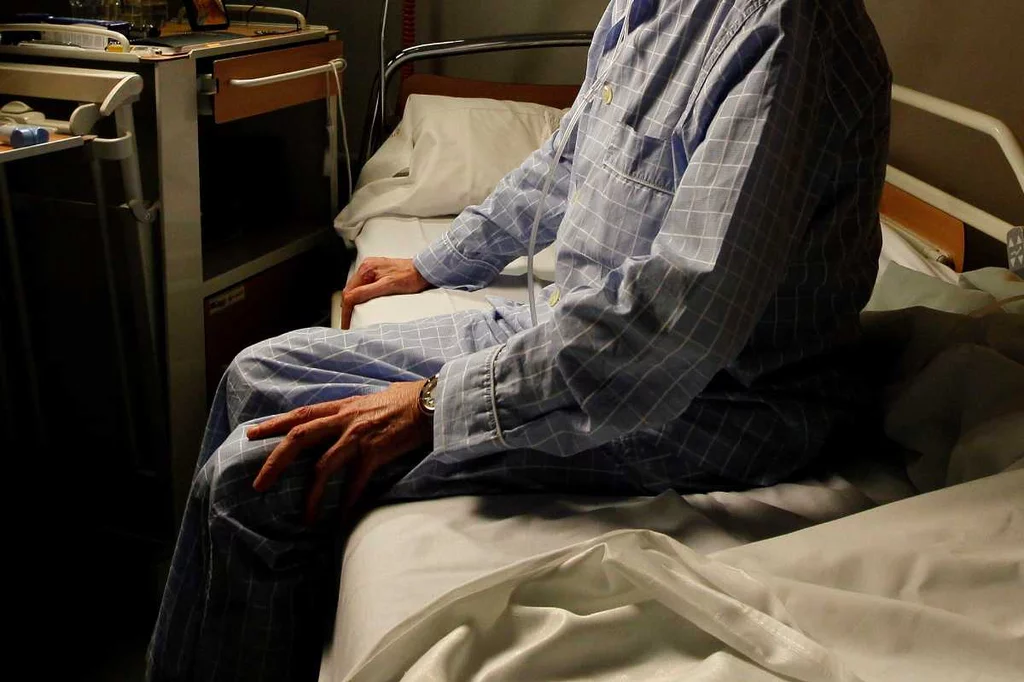 La Secpal lleva tres décadas pidiendo una ley de cuidados paliativos. FOTO: DM
La Secpal lleva tres décadas pidiendo una ley de cuidados paliativos. FOTO: DM
 Javier Rocafort.
Javier Rocafort.
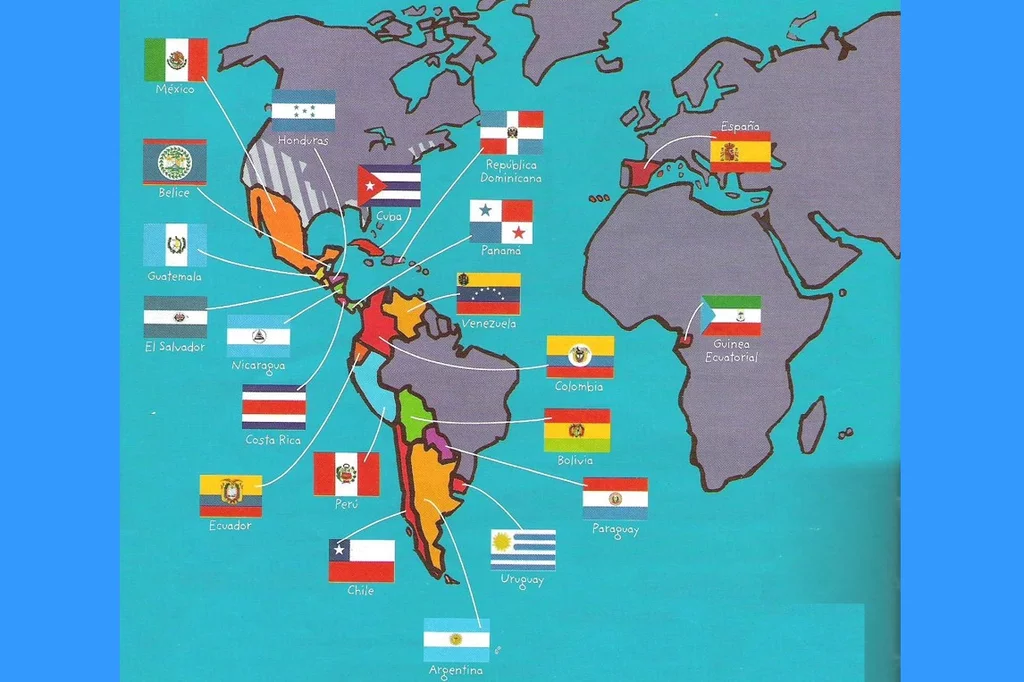 El español es la lengua oficial de 21 paÃses, con importantes diferencias de uso en cada uno de ellos.
El español es la lengua oficial de 21 paÃses, con importantes diferencias de uso en cada uno de ellos.
 El escudo que proporciona wMel puede perder su efectividad debido al estrés por calor. Foto: SUTTERSTOCK
El escudo que proporciona wMel puede perder su efectividad debido al estrés por calor. Foto: SUTTERSTOCK
 Cuando somos conscientes de las disonancias cognitivas, buscamos aliviar la tensión que nos genera mediante recursos mentales. Foto: SHUTTERSTOCK
Cuando somos conscientes de las disonancias cognitivas, buscamos aliviar la tensión que nos genera mediante recursos mentales. Foto: SHUTTERSTOCK
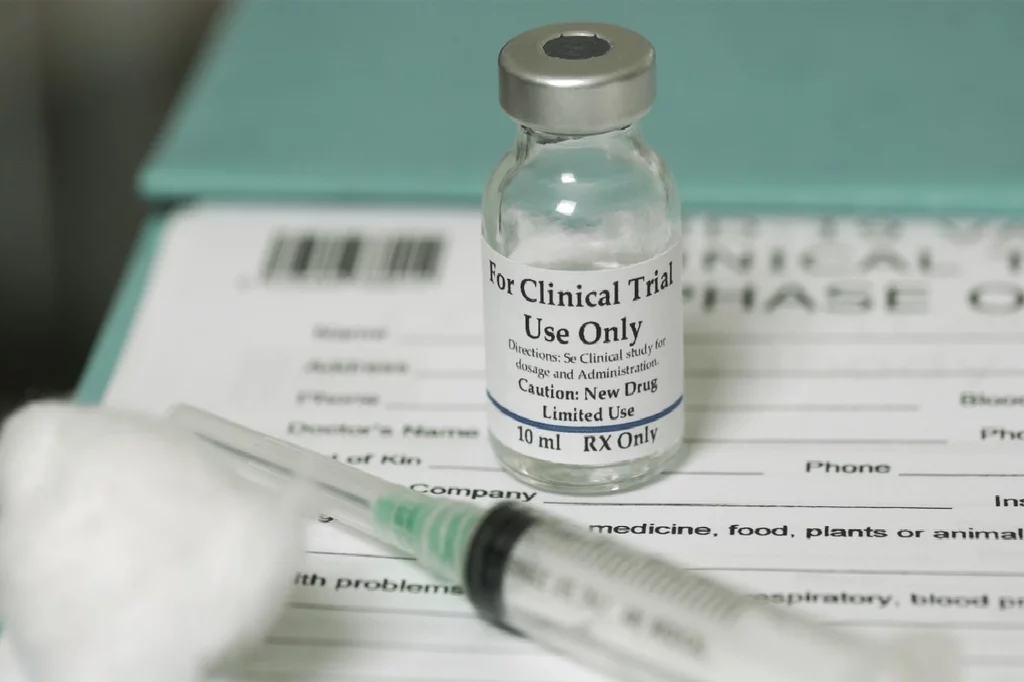 Según la EMA, los datos de RWE en el entorno europeo proceden generalmente de estudios dirigidos o propiciados por organismos reguladores que se suman a los datos observados en otras fuentes, incluidos los ensayos clÃnicos de las propias farmacéuticas.
Según la EMA, los datos de RWE en el entorno europeo proceden generalmente de estudios dirigidos o propiciados por organismos reguladores que se suman a los datos observados en otras fuentes, incluidos los ensayos clÃnicos de las propias farmacéuticas.
 Se estima que la prevalencia de la queratosis actÃnica es del 28,6% en la población española de más de 45 años. Foto: SHUTTERSTOCK.
Se estima que la prevalencia de la queratosis actÃnica es del 28,6% en la población española de más de 45 años. Foto: SHUTTERSTOCK.
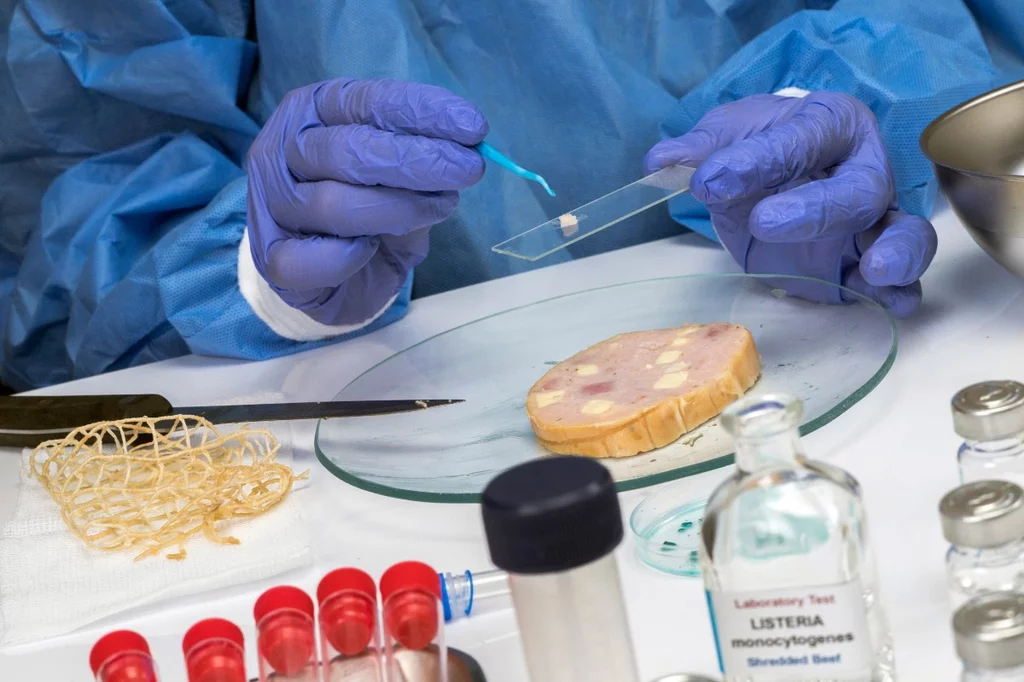 Análisis en laboratorio de una carne rellena contaminada por la bacteria de la listeria. Foto: SHUTTERSTOCK.
Análisis en laboratorio de una carne rellena contaminada por la bacteria de la listeria. Foto: SHUTTERSTOCK.
 Detalle de las redes utilizadas para capturar los ejemplares de mosquitos en las trampas colocadas en el municipio sevillano de La Puebla del Rio. Foto: GOGO LOBATO.
Detalle de las redes utilizadas para capturar los ejemplares de mosquitos en las trampas colocadas en el municipio sevillano de La Puebla del Rio. Foto: GOGO LOBATO.
 José Luis Bancalero en la toma de posesión de su cargo como consejero de Sanidad en el Gobierno aragonés de Jorge Azcón. FOTO: Gobierno de Aragón
José Luis Bancalero en la toma de posesión de su cargo como consejero de Sanidad en el Gobierno aragonés de Jorge Azcón. FOTO: Gobierno de Aragón
 José Luis Bancalero, consejero de Salud de Aragón. Foto: COLEGIO DE MÉDICOS DE ZARAGOZA.
José Luis Bancalero, consejero de Salud de Aragón. Foto: COLEGIO DE MÉDICOS DE ZARAGOZA.
 El sistema inmunitario es una de las partes más complejas de nuestro organismo. Foto: SUTTERSTOCK.
El sistema inmunitario es una de las partes más complejas de nuestro organismo. Foto: SUTTERSTOCK.
 Grégoire Stik, , jefe de Grupo del Instituto de Investigación contra la Leucemia Josep Carreras. Foto: INSTITUTO CARRERAS.
Grégoire Stik, , jefe de Grupo del Instituto de Investigación contra la Leucemia Josep Carreras. Foto: INSTITUTO CARRERAS.
 Integrantes del equipo que estudia al clan de Os de Balaguer. Foto: HOSPITAL SANT JOAN DE DÉU.
Integrantes del equipo que estudia al clan de Os de Balaguer. Foto: HOSPITAL SANT JOAN DE DÉU.
 El 'reloj biológico' mide patrones de metilación del ADN asociados al envejecimiento. Foto: SHUTTERSTOCK
El 'reloj biológico' mide patrones de metilación del ADN asociados al envejecimiento. Foto: SHUTTERSTOCK
 Fernando DomÃnguez Cunchillos, consejero de Navarra. Foto: JUAN MIGUEL OCHOA DE OLZA
Fernando DomÃnguez Cunchillos, consejero de Navarra. Foto: JUAN MIGUEL OCHOA DE OLZA
 En una revista médica, el oficio de 'editor' era bien distinto en inglés y en español.
En una revista médica, el oficio de 'editor' era bien distinto en inglés y en español.
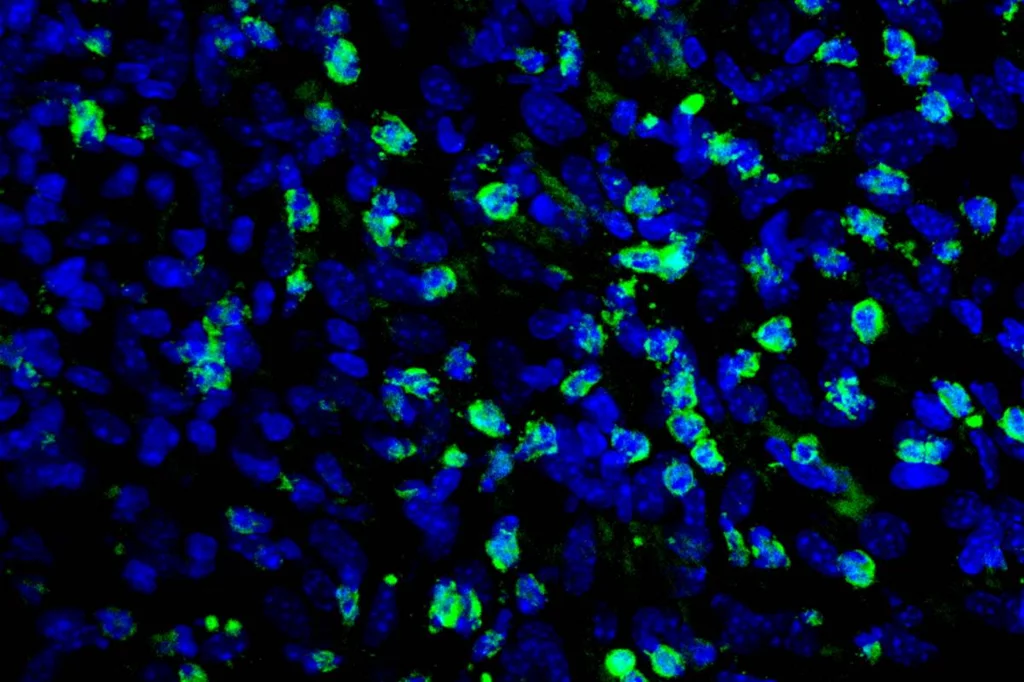 Células NK (en verde) actúan frente a células tumorales (en azul). Foto: NAVARRABIOMED
Células NK (en verde) actúan frente a células tumorales (en azul). Foto: NAVARRABIOMED
 Los datos preliminares del estudio sugieren un aumento del riesgo de alteraciones del neurodesarrollo en niños cuyos padres fueron tratados con valproato. Foto: SHUTTERSTOCK.
Los datos preliminares del estudio sugieren un aumento del riesgo de alteraciones del neurodesarrollo en niños cuyos padres fueron tratados con valproato. Foto: SHUTTERSTOCK.
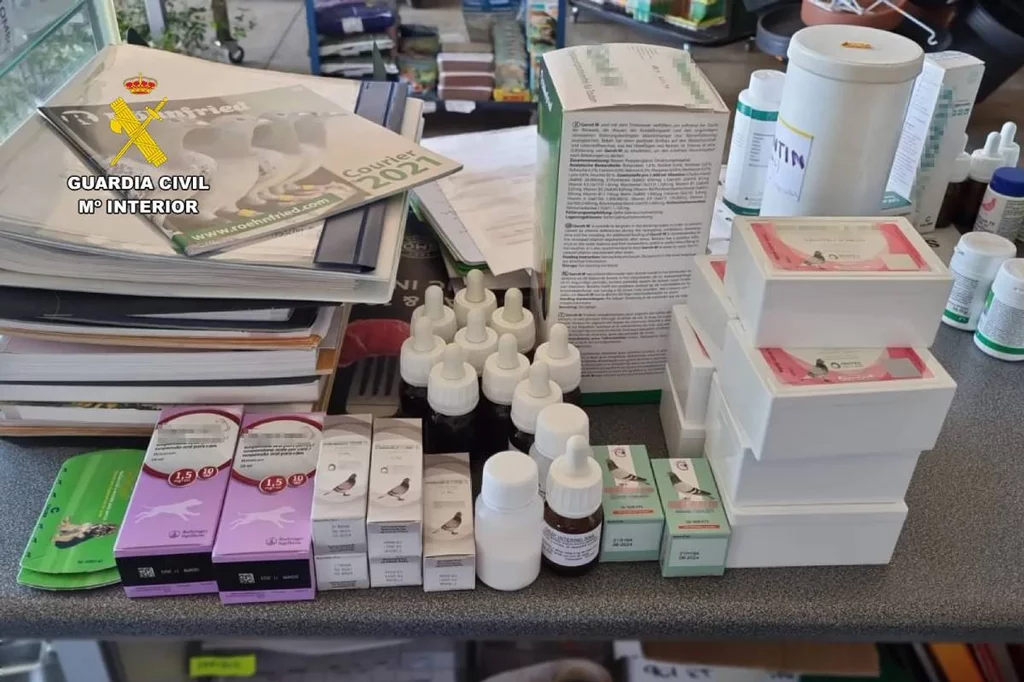 Medicamentos veterinarios de uso ilegal decomisados por la Guardia Civil. Foto: GUARDIA CIVIL.
Medicamentos veterinarios de uso ilegal decomisados por la Guardia Civil. Foto: GUARDIA CIVIL.
 La auxiliar fue condenada porque se demostró que habÃa sustraÃdo más de 27.000 euros.FOTO: SHUTTERSTOCK
La auxiliar fue condenada porque se demostró que habÃa sustraÃdo más de 27.000 euros.FOTO: SHUTTERSTOCK
 El estudio comparó el agonista del receptor de GLP-1 frente a placebo como complemento del tratamiento estándar para la prevención de los principales eventos adversos cardiovasculares importantes.
El estudio comparó el agonista del receptor de GLP-1 frente a placebo como complemento del tratamiento estándar para la prevención de los principales eventos adversos cardiovasculares importantes.
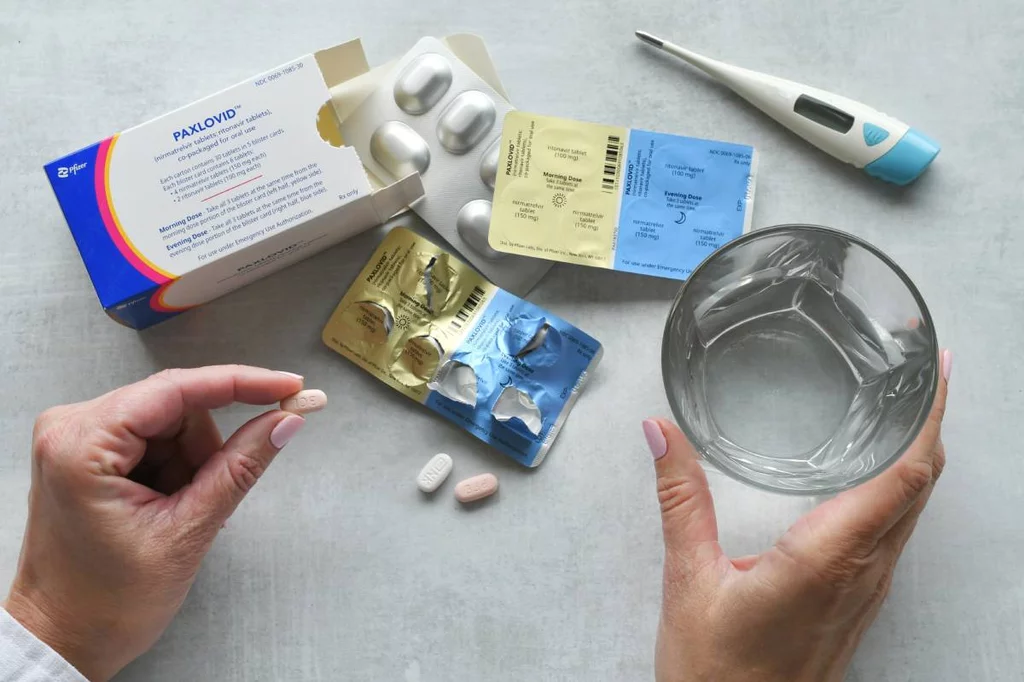 Hay estudios que indican que el tratamiento durante la infección aguda con paxlovid podrÃa haber evitado el desarrollo posterior de covid persistente. Foto: MargJohnsonVA / SHUTTERSTOCK.
Hay estudios que indican que el tratamiento durante la infección aguda con paxlovid podrÃa haber evitado el desarrollo posterior de covid persistente. Foto: MargJohnsonVA / SHUTTERSTOCK.
 Lourdes Mateu, coordinadora de la unidad de covid persistente del Hospital Germans Trias i Pujol. Foto: HOSPITAL GERMANS TRIAS I PUJOL.
Lourdes Mateu, coordinadora de la unidad de covid persistente del Hospital Germans Trias i Pujol. Foto: HOSPITAL GERMANS TRIAS I PUJOL.
 Los cientÃficos buscan respuestas para algunas de las casuas de la covid persistente. Foto: DM.
Los cientÃficos buscan respuestas para algunas de las casuas de la covid persistente. Foto: DM.
 Sanidad ya ha aprobado seis guÃas que establecen las condiciones en las que las enfermeras pueden participar en el uso de medicamentos de prescripción, entre ellas la de los fármacos para la hipertensión.
Sanidad ya ha aprobado seis guÃas que establecen las condiciones en las que las enfermeras pueden participar en el uso de medicamentos de prescripción, entre ellas la de los fármacos para la hipertensión.
 No basta con tener una buena idea, esta debe ser factible y viable. Foto: SHUTTERSTOCK/L.ESPARZA
No basta con tener una buena idea, esta debe ser factible y viable. Foto: SHUTTERSTOCK/L.ESPARZA
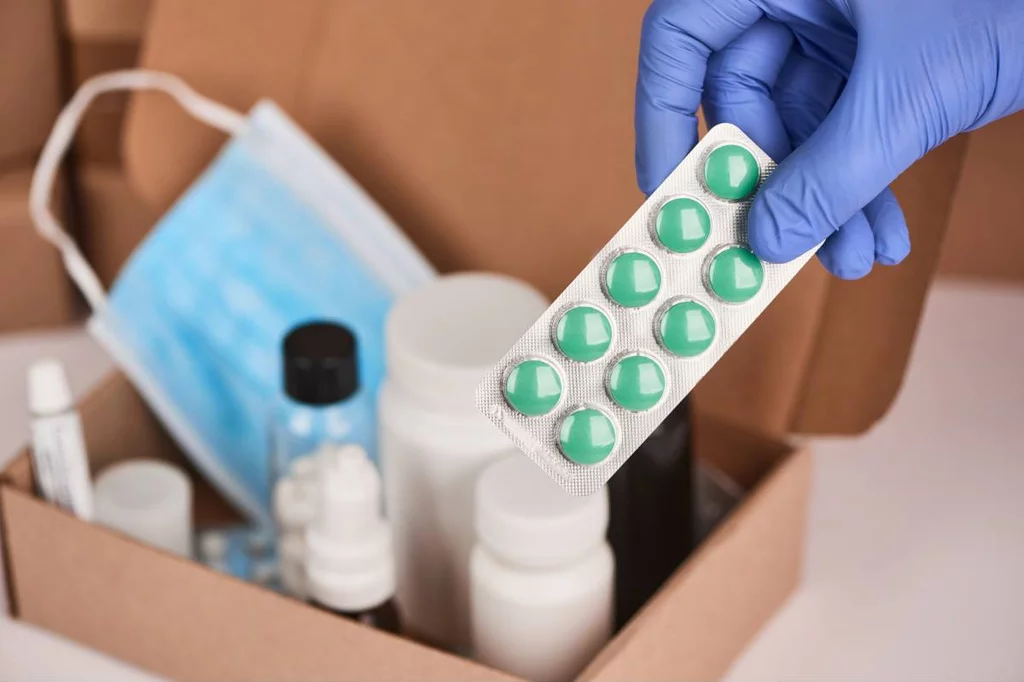 Faltaba de los botiquines medicación mórfica, analgésica y tranquilizante, sin que previamente hubiera sido prescrita por ningún facultativo médico. Foto: SHUTTERSTOCK.
Faltaba de los botiquines medicación mórfica, analgésica y tranquilizante, sin que previamente hubiera sido prescrita por ningún facultativo médico. Foto: SHUTTERSTOCK.
 Jesús Ãlvarez Ojeda es Licenciado en Medicina y CirugÃa por la Facultad de Medicina de la Universidad de Zaragoza y Especialista en AnestesiologÃa, Reanimación y Tratamiento del Dolor.
Jesús Ãlvarez Ojeda es Licenciado en Medicina y CirugÃa por la Facultad de Medicina de la Universidad de Zaragoza y Especialista en AnestesiologÃa, Reanimación y Tratamiento del Dolor.
 Mª de los Ãngeles Cruz Martos, farmacéutica del Servicio de Farmacia AP. DA Sur (Madrid), atendiendo una consulta telefónica sobre medicamentos.
Mª de los Ãngeles Cruz Martos, farmacéutica del Servicio de Farmacia AP. DA Sur (Madrid), atendiendo una consulta telefónica sobre medicamentos.
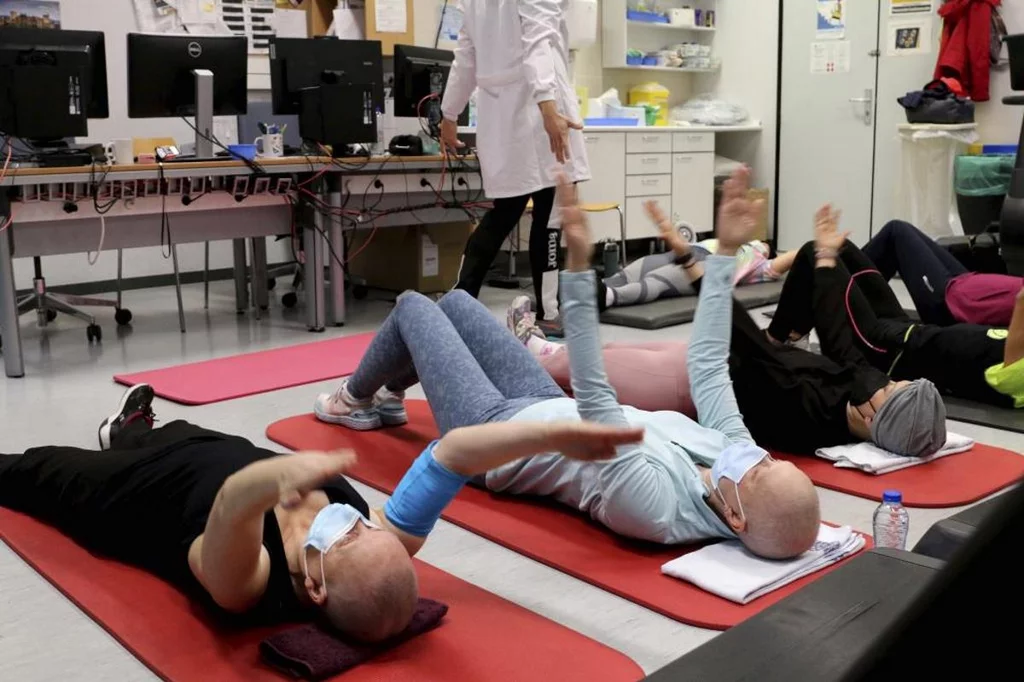 Sesión de rehabilitación para pacientes con cáncer de mama. Foto: ROSA GONZÃLEZ
Sesión de rehabilitación para pacientes con cáncer de mama. Foto: ROSA GONZÃLEZ
 Las mascotas no suponen un peligro de transmisión del SARS-CoV-2 para los humanos, pero sà a la inversa. Foto: DM.
Las mascotas no suponen un peligro de transmisión del SARS-CoV-2 para los humanos, pero sà a la inversa. Foto: DM.
 LucÃa de Juan Ferré, del Grupo de Investigación Vigilancia Sanitaria, del Centro Visavet de la Universidad Complutense de Madrid (UCM). Foto: UCM.
LucÃa de Juan Ferré, del Grupo de Investigación Vigilancia Sanitaria, del Centro Visavet de la Universidad Complutense de Madrid (UCM). Foto: UCM.
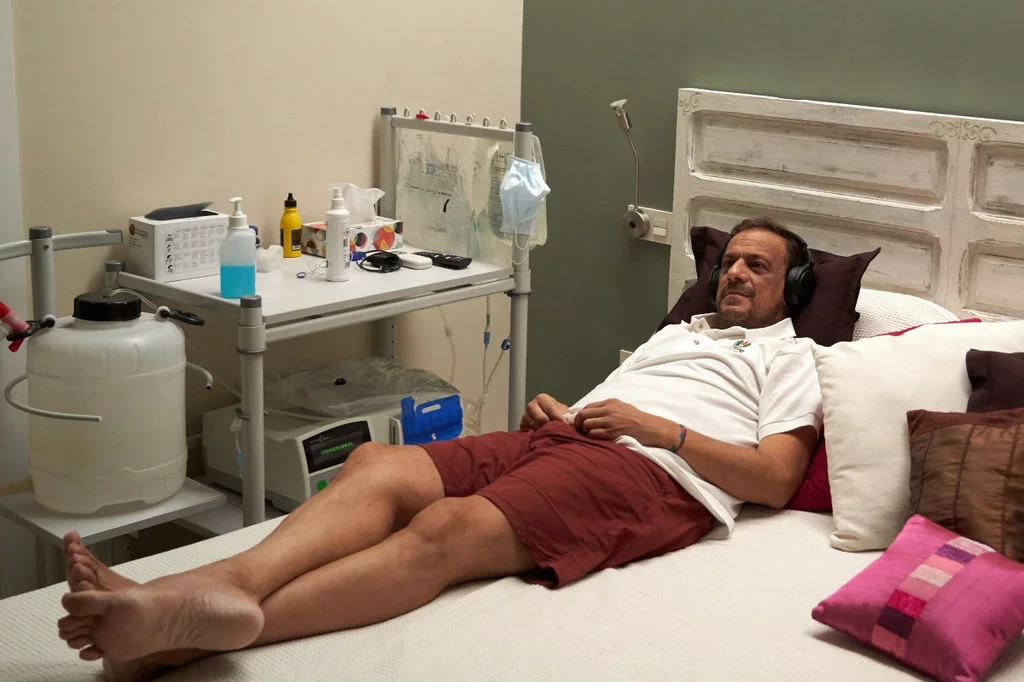 Mario Sánchez, vicepresidente de la asociación Alcer Giralda, sigue su tratamiento de diálisis en casa. Foto: ARABA PRESS/ GOGO LOBATO.
Mario Sánchez, vicepresidente de la asociación Alcer Giralda, sigue su tratamiento de diálisis en casa. Foto: ARABA PRESS/ GOGO LOBATO.
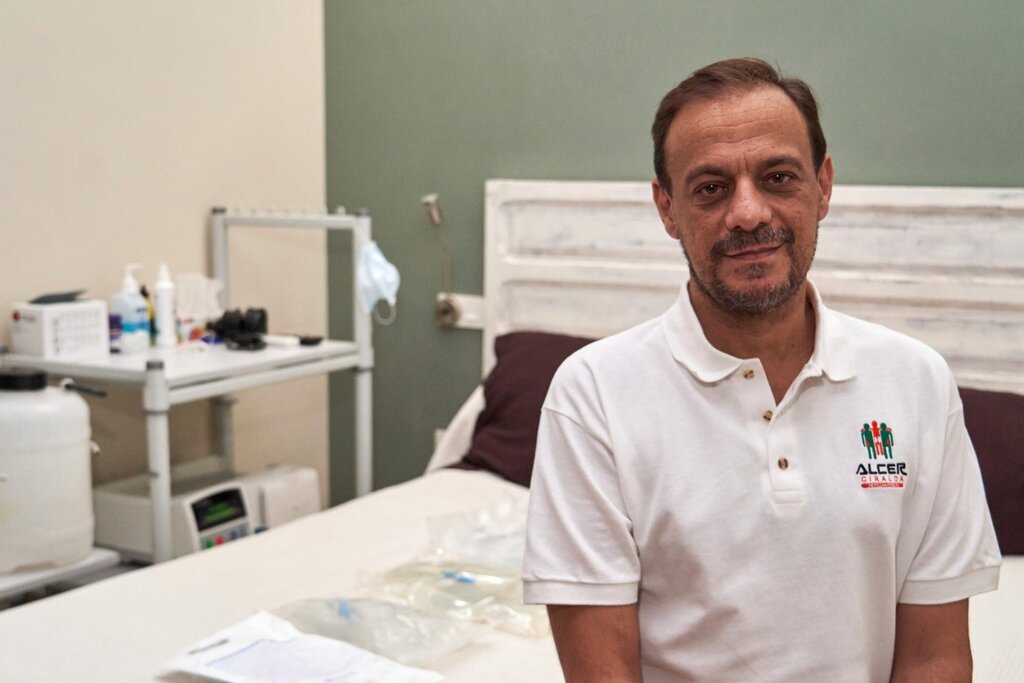 Mario Sánchez, vicepresidente de la asociación Alcer Giralda. Foto: ARABA PRESS/ GOGO LOBATO.
Mario Sánchez, vicepresidente de la asociación Alcer Giralda. Foto: ARABA PRESS/ GOGO LOBATO.
 Antonio González Fernández, secretario general técnico de la ConsejerÃa de Salud de Asturias.
Antonio González Fernández, secretario general técnico de la ConsejerÃa de Salud de Asturias.
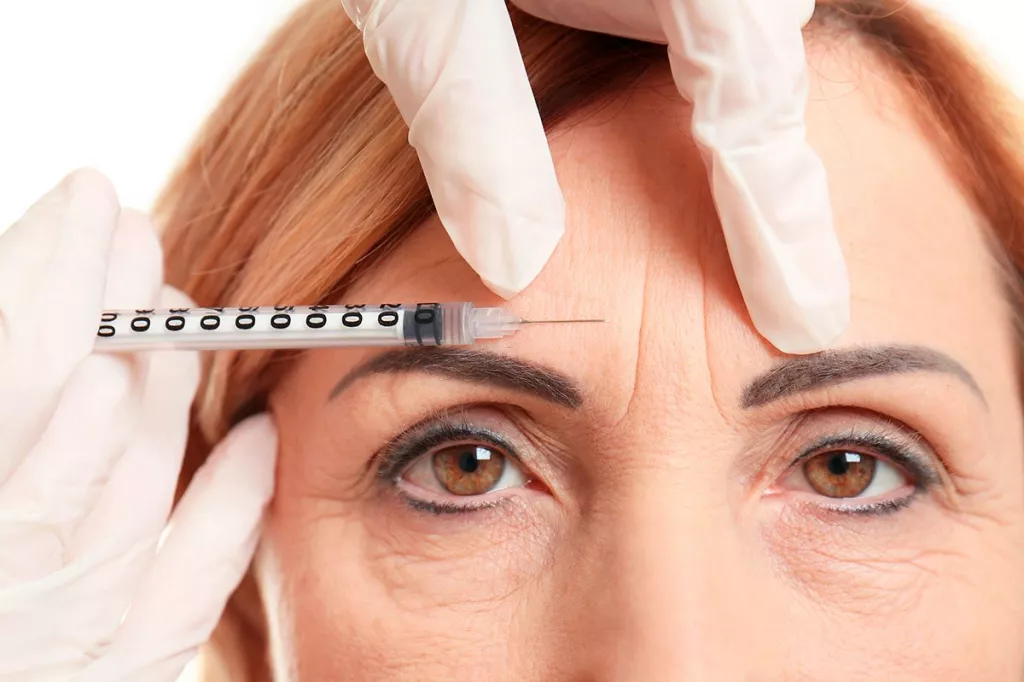 Inyección de bótox.
Inyección de bótox.
 no todas las infecciones son causadas por bacterias. Foto: SHUTTERSTOCK
no todas las infecciones son causadas por bacterias. Foto: SHUTTERSTOCK
 Las farmacias comunitarias piden una corresponsabilidad con la farmacia del hospital en la dispensación no presencial de fármacos hospitalarios. FOTO: DM
Las farmacias comunitarias piden una corresponsabilidad con la farmacia del hospital en la dispensación no presencial de fármacos hospitalarios. FOTO: DM
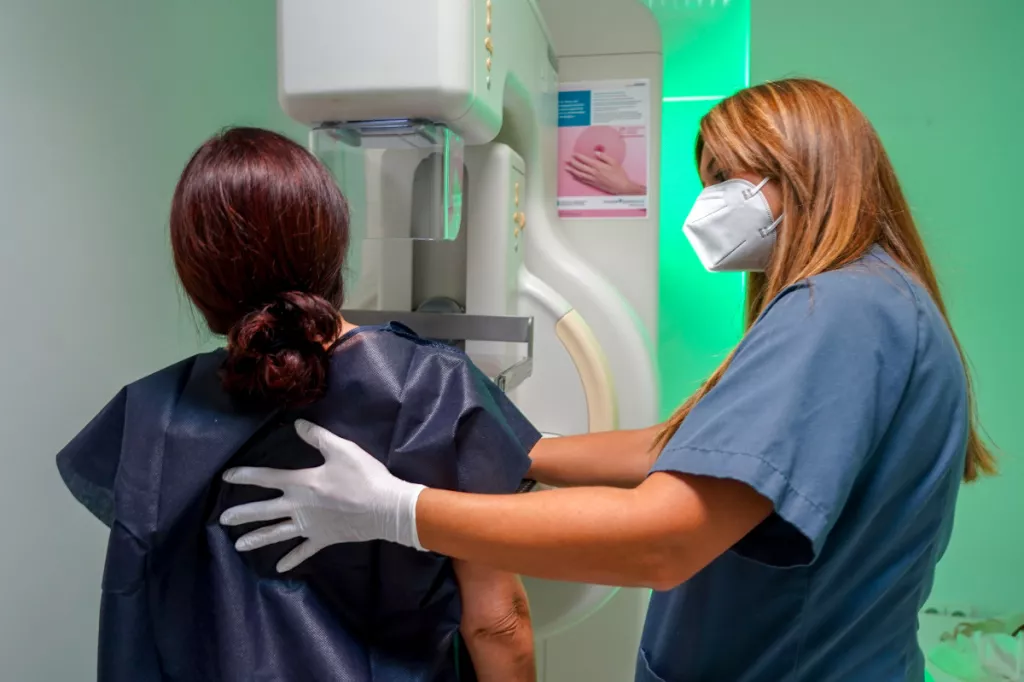 Una mujer se prepara para una mamografÃa
Una mujer se prepara para una mamografÃa
 El equipo médico Lola Ginel, José MarÃa Lasso, Wenceslao Vásquez y Tamara Huertes. Foto: JOSÉ AYMÃ
El equipo médico Lola Ginel, José MarÃa Lasso, Wenceslao Vásquez y Tamara Huertes. Foto: JOSÉ AYMÃ
 Clara Sastre, enfermera responsable de la consulta de Insuficiencia cardiaca del Departamento de Salud de GandÃa (Valencia).
Clara Sastre, enfermera responsable de la consulta de Insuficiencia cardiaca del Departamento de Salud de GandÃa (Valencia).
 Manifestación de CESM ante el Hospital de Ceuta en la primera jornada de huelga. Foto: CESM CEUTA
Manifestación de CESM ante el Hospital de Ceuta en la primera jornada de huelga. Foto: CESM CEUTA
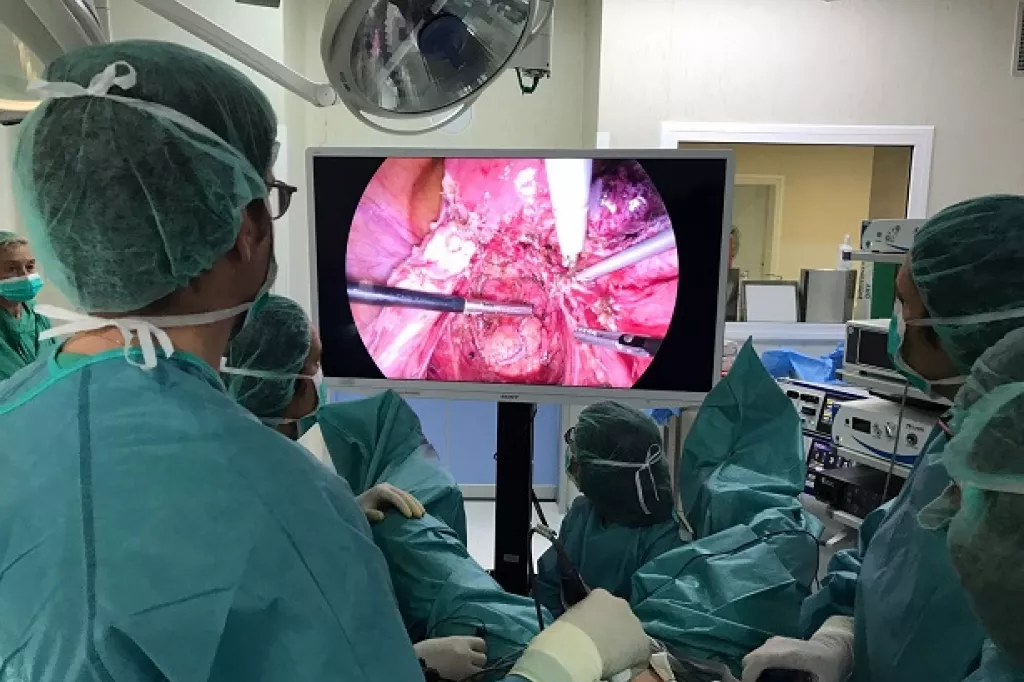 CirugÃa de endometriosis
CirugÃa de endometriosis
 Toma de muestra de sangre capilar. Foto: SHUTTERSTOCK.
Toma de muestra de sangre capilar. Foto: SHUTTERSTOCK.
 No es lo mismo leer un editorial que trabajar en una editorial.
No es lo mismo leer un editorial que trabajar en una editorial.
 El equilibrio en circunstancia de ayuno debe ser perfecto para que el hÃgado no sufra. Foto. SUTTERSTOCK.
El equilibrio en circunstancia de ayuno debe ser perfecto para que el hÃgado no sufra. Foto. SUTTERSTOCK.
 Jorge Cañas MartÃn, Marta Varela Rey y Alba Capelo Diz, autores del estudio. Foto. CiMUS.
Jorge Cañas MartÃn, Marta Varela Rey y Alba Capelo Diz, autores del estudio. Foto. CiMUS.
 Elaboración de kombucha. Foto: AGEFOTOSTOCK.
Elaboración de kombucha. Foto: AGEFOTOSTOCK.
 El email es la principal puerta de entrada de los ciberataques. Foto: IIS La Fe
El email es la principal puerta de entrada de los ciberataques. Foto: IIS La Fe
 Guillermo Sanz, director cientÃfico del IIS La Fe; Francisco Javier Ripoll, coordinador del Ãrea de Informática, y Ainhoa Genovés, directora gerente del IIS La Fe.
Guillermo Sanz, director cientÃfico del IIS La Fe; Francisco Javier Ripoll, coordinador del Ãrea de Informática, y Ainhoa Genovés, directora gerente del IIS La Fe.
 Material incautado tras la detención de un falso médico en 2020 en Madrid. Foto: POLICÃA NACIONAL.
Material incautado tras la detención de un falso médico en 2020 en Madrid. Foto: POLICÃA NACIONAL.
 Un trabajador de una farmacia tiene un salario anual que se puede dividir en 12 o 14 pagas. Foto: SHUTTERSTOCK/L.ESPARZA
Un trabajador de una farmacia tiene un salario anual que se puede dividir en 12 o 14 pagas. Foto: SHUTTERSTOCK/L.ESPARZA
 El sector salud se ha incorporado a la ciberseguridad más tarde que otros.
El sector salud se ha incorporado a la ciberseguridad más tarde que otros.
 En la depresión posparto las mujeres experimentan tristeza, culpa, inutilidad e incluso, en casos graves, pensamientos de hacerse daño a sà mismas o a su hijo. Foto: DM
En la depresión posparto las mujeres experimentan tristeza, culpa, inutilidad e incluso, en casos graves, pensamientos de hacerse daño a sà mismas o a su hijo. Foto: DM
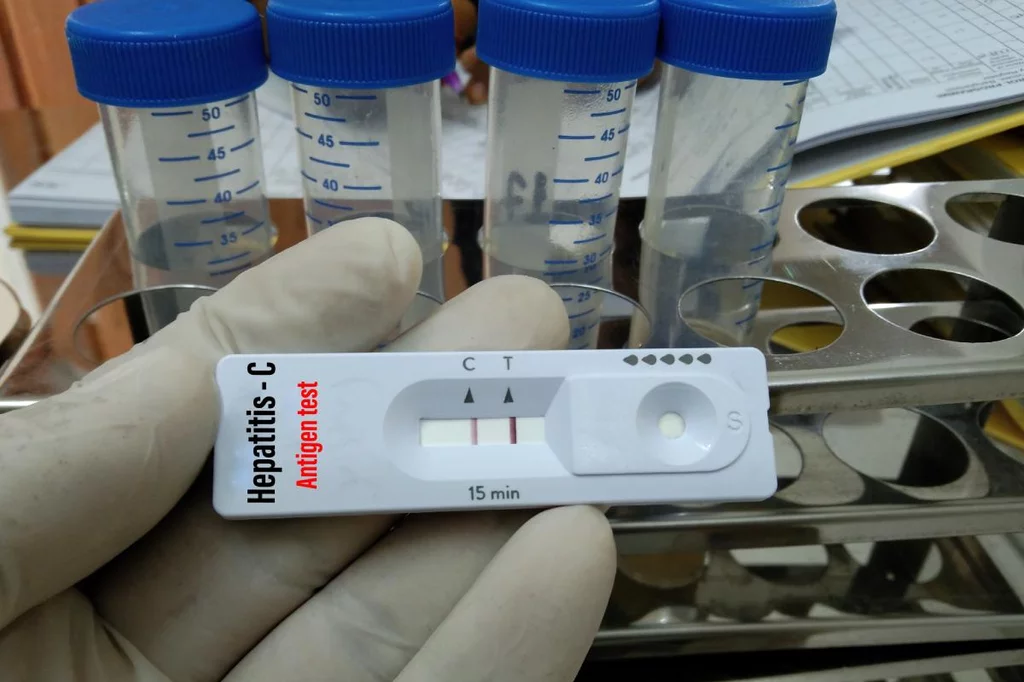 Resultado positivo en un test rápido de detección del virus de la hepatitis C. Foto: SHUTTERSTOCK
Resultado positivo en un test rápido de detección del virus de la hepatitis C. Foto: SHUTTERSTOCK
 Vanesa Bernal, vocal de la AEEH.
Vanesa Bernal, vocal de la AEEH.
 Foto finalista del Premio 2023 'Birth Photography Competition'. Foto: BPC.
Foto finalista del Premio 2023 'Birth Photography Competition'. Foto: BPC.
 Maite Pagazaurtundúa, eurodiputada de Ciudadanos en el Parlamento Europeo, es vicepresidenta de la Comisión de Libertades Civiles, Justicia y Asuntos de Interior. Foto: DM
Maite Pagazaurtundúa, eurodiputada de Ciudadanos en el Parlamento Europeo, es vicepresidenta de la Comisión de Libertades Civiles, Justicia y Asuntos de Interior. Foto: DM
 Investigadores de la CUN trabajando en el nuevo sistema predictivo para cáncer de endometrio. Foto: CUN.
Investigadores de la CUN trabajando en el nuevo sistema predictivo para cáncer de endometrio. Foto: CUN.
 Carlos Ortiz de Solórzano, del Laboratorio de Modelos PreclÃnicos y herramientas de Análisis del CIMA. Foto: CUN.
Carlos Ortiz de Solórzano, del Laboratorio de Modelos PreclÃnicos y herramientas de Análisis del CIMA. Foto: CUN.
 Los sonidos y frecuencias del análisis de la tos pueden discernir infección por covid-19. Foto: DM.
Los sonidos y frecuencias del análisis de la tos pueden discernir infección por covid-19. Foto: DM.
 Los nombramientos de los nuevos directores de los Servicios Centrales y de las gerencias territoriales del Servicio de Salud de las Islas Baleares se han dado a conocer este viernes.
Los nombramientos de los nuevos directores de los Servicios Centrales y de las gerencias territoriales del Servicio de Salud de las Islas Baleares se han dado a conocer este viernes.
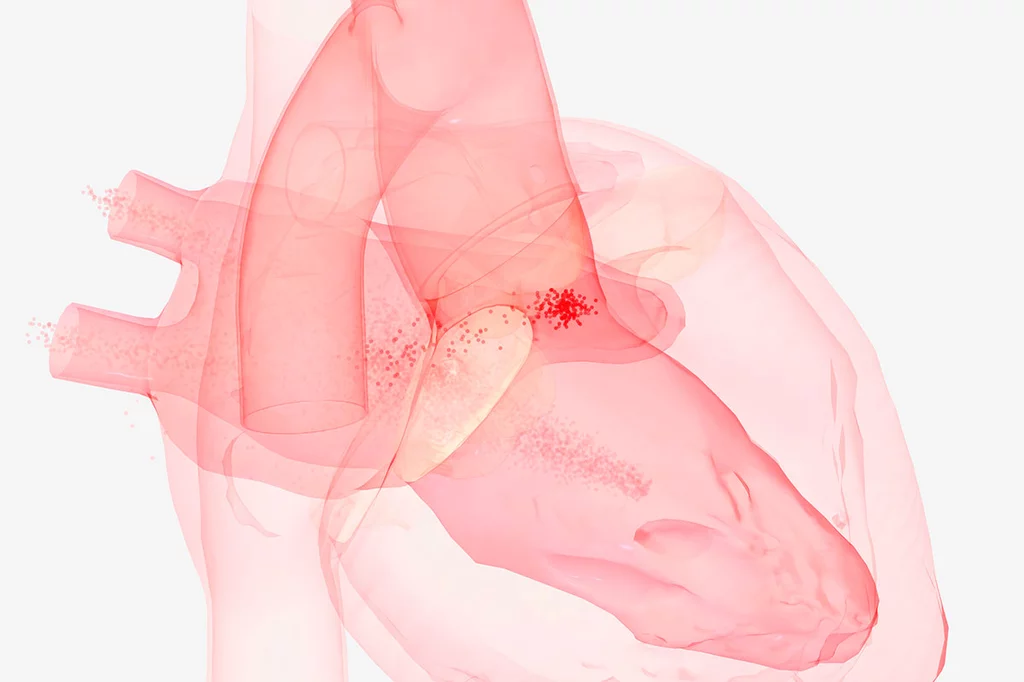 Con la fibrilación auricular, la sangre puede quedar atrapada en el pequeño apéndice auricular izquierdo y formar un coágulo, como en esta representación 3D. Foto: SHUTTERSTOCK.
Con la fibrilación auricular, la sangre puede quedar atrapada en el pequeño apéndice auricular izquierdo y formar un coágulo, como en esta representación 3D. Foto: SHUTTERSTOCK.
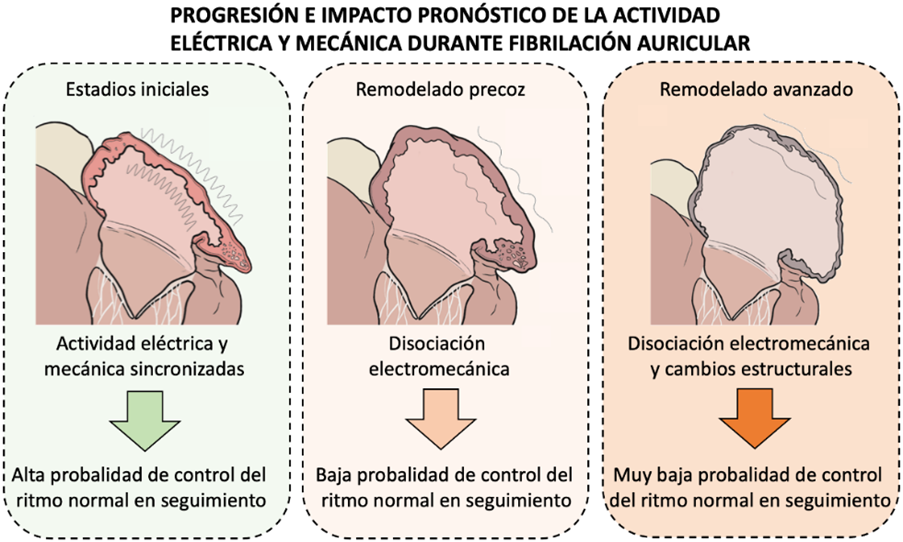 Representación de la progresión del remodelado electromécanico de las aurÃculas durante FA y sus implicaciones pronósticas. Fuente: CNIC
Representación de la progresión del remodelado electromécanico de las aurÃculas durante FA y sus implicaciones pronósticas. Fuente: CNIC
 El Sistema Internacional de unidades cuenta ahora con veinticuatro prefijos multiplicativos y submultiplicativos.
El Sistema Internacional de unidades cuenta ahora con veinticuatro prefijos multiplicativos y submultiplicativos.
 El hematólogo Jesús San Miguel Izquierdo en la sede madrileña de la ClÃnica Universidad de Navarra. Foto: LUIS CAMACHO.
El hematólogo Jesús San Miguel Izquierdo en la sede madrileña de la ClÃnica Universidad de Navarra. Foto: LUIS CAMACHO.
 El proceso de anonimización y evitar la reidentificación es una de las partes más complejas. Foto: DM
El proceso de anonimización y evitar la reidentificación es una de las partes más complejas. Foto: DM
 Julián Borrás y MarÃa Torres (quinto y sexta por la derecha), con el equipo multidisciplinar formado por especialistas en OncologÃa Médica, AlergologÃa y Farmacia junto con personal de EnfermerÃa del Hospital de DÃa de OncologÃa. Foto: DM
Julián Borrás y MarÃa Torres (quinto y sexta por la derecha), con el equipo multidisciplinar formado por especialistas en OncologÃa Médica, AlergologÃa y Farmacia junto con personal de EnfermerÃa del Hospital de DÃa de OncologÃa. Foto: DM
 El balneario denunció a la presunta falsa médica a raÃz de las sospechas de la farmacia.
El balneario denunció a la presunta falsa médica a raÃz de las sospechas de la farmacia.
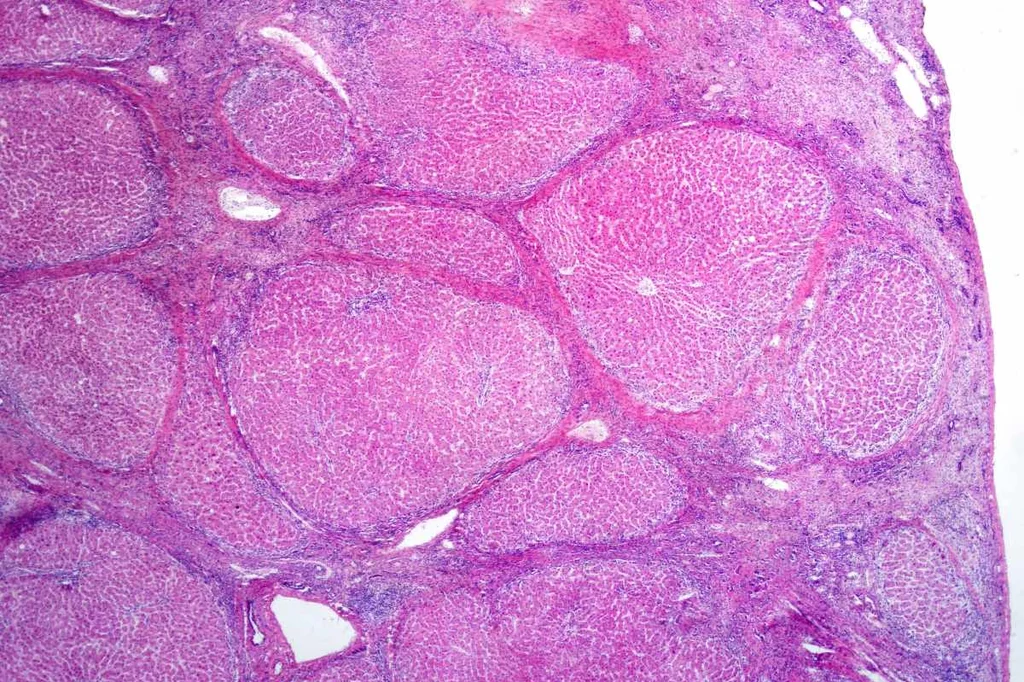 Muestra de tejido de un hÃgado humano con cirrosis. Foto: SHUTTERSTOCK.
Muestra de tejido de un hÃgado humano con cirrosis. Foto: SHUTTERSTOCK.
 Satse recuerda que el estándar ideal es de un paciente de UCI por enfermera
Satse recuerda que el estándar ideal es de un paciente de UCI por enfermera
 La Aemps subraya que las medidas contenidas en el artÃculo 19, referidas a fármacos, ya no son de aplicación.
La Aemps subraya que las medidas contenidas en el artÃculo 19, referidas a fármacos, ya no son de aplicación.
 El 80% de los afectados son fumadores y el resto, estuvieron expuestos al humo del tabaco en la infancia. Foto: SHUTTERSTOCK.
El 80% de los afectados son fumadores y el resto, estuvieron expuestos al humo del tabaco en la infancia. Foto: SHUTTERSTOCK.
 La genética de las enfermedades raras pueden ofrecer pistas para otras patologÃas. Foto: SUTTERSTOCK.
La genética de las enfermedades raras pueden ofrecer pistas para otras patologÃas. Foto: SUTTERSTOCK.
 La investigadora Aurora Pujol explica aspectos de la nueva enfermedad genética detectada. Foto: IDIBELL.
La investigadora Aurora Pujol explica aspectos de la nueva enfermedad genética detectada. Foto: IDIBELL.
 Jesús Vilés Piris, director gerente del Servicio Extremeño de Salud (SES).
Jesús Vilés Piris, director gerente del Servicio Extremeño de Salud (SES).
 Servicio de secuenciación de IrsiCaixa.
Servicio de secuenciación de IrsiCaixa.
 Josep Maria Miró, del Idibaps.
Josep Maria Miró, del Idibaps.
 José Luis Poveda, nuevo gerente del Hospital La Fe de Valencia. Foto: GOBIERNO DE VALENCIA.
José Luis Poveda, nuevo gerente del Hospital La Fe de Valencia. Foto: GOBIERNO DE VALENCIA.
 El documento de la FIP lleva por tÃtulo 'Apoyando la inmunización a lo largo de la vida a través de la vacunación basada en la Farmacia: permitiendo la equidad, el acceso y la sostenibilidad'.
El documento de la FIP lleva por tÃtulo 'Apoyando la inmunización a lo largo de la vida a través de la vacunación basada en la Farmacia: permitiendo la equidad, el acceso y la sostenibilidad'.
 España es uno de los paÃses más eficientes en investigación, se produce mucho con muy poco. Foto: SHUTTERSTOCK/L.ESPARZA.
España es uno de los paÃses más eficientes en investigación, se produce mucho con muy poco. Foto: SHUTTERSTOCK/L.ESPARZA.
 Las infecciones vulvovaginales son más frecuentes durante el verano porque permanecemos más tiempo con el bañador húmedo, entre otras cuestiones. FOTO: SHUTTERSTOCK
Las infecciones vulvovaginales son más frecuentes durante el verano porque permanecemos más tiempo con el bañador húmedo, entre otras cuestiones. FOTO: SHUTTERSTOCK
 Un compuesto del café mejora la fragilidad y puede alargar la esperanza de vida con calidad. Foto. SUTTERSTOCK.
Un compuesto del café mejora la fragilidad y puede alargar la esperanza de vida con calidad. Foto. SUTTERSTOCK.
 Pablo Fernández Marcos, responsable del Grupo SÃndrome Metabólico (Biopromet) de IMDEA Alimentación. Foto: IMDEA.
Pablo Fernández Marcos, responsable del Grupo SÃndrome Metabólico (Biopromet) de IMDEA Alimentación. Foto: IMDEA.
 Grupo de SÃndrome Metabólico Biopromet del IMDEA que ha llevado a cabo la investigación. Foto: IMDEA.
Grupo de SÃndrome Metabólico Biopromet del IMDEA que ha llevado a cabo la investigación. Foto: IMDEA.
 Las neveras tienen un sistema de apertura con tarjetas personales e intransferibles. Foto: DEPARTAMENTO DE SALUD DE ELCHE
Las neveras tienen un sistema de apertura con tarjetas personales e intransferibles. Foto: DEPARTAMENTO DE SALUD DE ELCHE
 Esther Soler, coordinadora Investigación e Innovación en EnfermerÃa del Departamento de Salud Elche. Foto: DEPARTAMENTO DE SALUD DE ELCHE
Neveras inteligentes
Esther Soler, coordinadora Investigación e Innovación en EnfermerÃa del Departamento de Salud Elche. Foto: DEPARTAMENTO DE SALUD DE ELCHE
Neveras inteligentes
 Grifols acumula conocimiento y datos por su actividad en medicamentos derivados del plasma. Foto: DM.
Grifols acumula conocimiento y datos por su actividad en medicamentos derivados del plasma. Foto: DM.
 Mujer corriendo. Foto: DM
Mujer corriendo. Foto: DM
 El Hospital Sant Bernabé de Berga, en Barcelona, tuvo a la falsa médica siete meses trabajando en Urgencias. Foto: HOSPITAL SAN BERNABÉ.
El Hospital Sant Bernabé de Berga, en Barcelona, tuvo a la falsa médica siete meses trabajando en Urgencias. Foto: HOSPITAL SAN BERNABÉ.
 La microbiota es un importante componente del sistema inmunitario. Foto: SHUTTESTOCK.
La microbiota es un importante componente del sistema inmunitario. Foto: SHUTTESTOCK.
 La AEPD lidera un grupo que quiere establecer un identificador de la edad del menor que accede a internet para bloquear su entrada a contenido para adultos. FOTO: SHUTTERSTOCK
La AEPD lidera un grupo que quiere establecer un identificador de la edad del menor que accede a internet para bloquear su entrada a contenido para adultos. FOTO: SHUTTERSTOCK
 Concentración llevada a cabo este miércoles a las puertas del Centro de Salud de San Xosé, en A Coruña, que ha sido convocada por Sanidad Pública en el DÃa Mundial de la Atención Primaria. Foto: EFE/CABALAR
Concentración llevada a cabo este miércoles a las puertas del Centro de Salud de San Xosé, en A Coruña, que ha sido convocada por Sanidad Pública en el DÃa Mundial de la Atención Primaria. Foto: EFE/CABALAR
 FEFE considera que esta modificación "amplÃa y consolida una normativa provisional para dar amparo legal a la telefarmacia hospitalaria practicada durante la pandemia". Foto: SHUTTERSTOCK
FEFE considera que esta modificación "amplÃa y consolida una normativa provisional para dar amparo legal a la telefarmacia hospitalaria practicada durante la pandemia". Foto: SHUTTERSTOCK
 Luis de Palacio, presidente de FEFE.
Luis de Palacio, presidente de FEFE.
 Los sufijos '-ito', '-ico' e '-illo' son algunos de los más usado para formar diminutivos en español.
Los sufijos '-ito', '-ico' e '-illo' son algunos de los más usado para formar diminutivos en español.