MicrobiologÃa y Enfermedades Infecciosas
raquelserrano
Jue, 28/09/2023 - 08:00
Comienzan a tomar forma hipótesis sobre su origen y actividad
Numerosos laboratorios de todo el mundo investigan el origen y los efectos de la covid persistente. Foto: AGEFOTOSTOCK.
El inicio de la pandemia por el SARS-CoV-2 en 2020 marcó un antes y un después en la salud de la población mundial. A los miles de personas que fallecieron a causa de su enfermedad viral derivada, la covid-19, se unieron los millones de infectados por este nuevo virus que a dÃa de hoy se mueve entre nosotros -se han cifrado cerca de 800 millones infecciones en estos momentos en todo el mundo-, asà como los miles de personas en los que los sÃntomas de la enfermedad no remitÃan una vez pasada la fase aguda infecciosa; lo que actualmente se denomina covid persistente, covid crónico o long covid.
La ciencia considera que la covid persistente es una nueva enfermedad o sÃndrome cuya afectación se cifra entre el 10% y el 20%, según series, entre las personas que han sufrido una infección por SARS-CoV-2.Â
La Red Española de Investigación en Covid Persistente (REiCOP) está a punto de poner en marcha un registro de afectados, por lo que, de momento, los datos que se manejan son estimaciones, reconoce Pilar RodrÃguez Ledo, presidenta de la REiCOP y de la Sociedad Española de Médicos Generales y de Familia (SEMG).
"La covid persistente sigue estando ahÃ, continúa el riesgo de que aparezca tras una infección, pero probablemente el porcentaje de casos sea algo menor que antes: del 10% de pacientes infectados que manejábamos al inicio de la pandemia, en estos momentos estimamos que se ha reducido un par de puntos al menos".
A esa reducción han contribuido la aparición de nuevas variantes, una expansión de la inmunidad y el hecho de que el contagio y la enfermedad aguda son ahora menos intensos que antes. "No obstante, aún hay pacientes que se contagiaron en 2020 afectados por la covid persistente. Sobre todo, entre aquellos que tuvieron unas clÃnicas muy intensas en las primeras horas de la pandemia", según RodrÃguez Ledo.Â
Variaciones en todas sus vertientesÂ
Puede aparecer a cualquier edad, con sÃntomas que persisten semanas o meses después de la infección inicial, aparecen de nuevo o reaparecen, con sÃntomas múltiples y, en algunos casos, intensos, capaces de incapacitar el devenir normal de los afectados. La OMS ha identificado y reconocido más de 200 sÃntomas que requieren abordaje y tratamiento multidisciplinar.
Tal es la magnitud de esta nueva realidad que los expertos de la REiCOP insisten en la necesidad de seguir sumando esfuerzos para conocer la verdadera extensión y sus efectos a largo plazo que siguen generando numerosas investigaciones y revisiones cientÃficas, como la recién publicada en BMJ Evidence-Based Medicine.
Asà pues, 'las secuelas' de la covid-19 siguen siendo un reto para la investigación y una realidad sanitaria emergente, cuyo manejo, afortunadamente, ha mejorado con la experiencia clÃnica en estos tres años, pero de las que aún queda mucho por aprender.
Juan Ignacio Ramos Clemente, jefe del Servicio de Medicina Interna del Hospital Infanta Elena de Huelva -centro pionero en la puesta en marcha en 2020 de una Unidad de covid persistente dependiente del citado servicio, pero con un funcionamiento multidisciplinar-, explica que en estos momentos hay un cierto consenso sobre qué puede considerarse como covid persistente: cuando se presentan sÃntomas durante un periodo superior a tres meses después de haber sufrido la infección por covid-19 y siendo esos sÃntomas de nueva aparición, es decir, que no se corresponden con el agravamiento de una patologÃa previa.
Actualmente se considera covid persistente cuando los sÃntomas se mantienen durante tres meses y son de nueva apariciónÂ
"Uno de los problemas más importantes es que, en estos momentos, hay más de 200 sÃntomas identificados. Por esta razón, en nuestra unidad los agrupamos por aparatos o por esferas; asà tenemos pacientes de perfil neurológico, cardiovascular, respiratorio, osteomuscular. Pero, en algunos casos, se presentan sÃntomas de esferas diferentes, ya que pueden tener fatiga y cansancio muscular, asà como alteraciones de concentración y memoria".
Aunque puede afectar a personas de cualquier edad, sà es cierto que existe un perfil de paciente con más riesgo de sufrirla, pero que es independiente de la gravedad o levedad de la infección por covid-19; el grado de afectación no condiciona su aparición. "Sà sabemos que las mujeres tienen más posibilidades de desarrollarla, asà como personas obesas o aquellas que previamente a la infección hayan presentado algún tipo de enfermedad autoinmune", señala Ramos.Â

Los sÃntomas de la covid persistente son variados y pueden ser de leves a graves. Foto: AGEFOTOSTOCK.
En cuanto a la sintomatologÃa clÃnica, las relacionadas con la esfera osteomuscular -cansancio, debilidad y dolor-, y con la neurológica -dificultad para la concentración, la lentitud en el pensamiento y las alteraciones en gusto y olfato-, son las más frecuentes, aunque afortunadamente no las más graves. La gravedad suele asociarse a cuadros clÃnicos donde lo que predomina es la dificultad para respirar o trombosis recurrentes por covid persistente, entre otras alteraciones.
En estos momentos, la comunidad cientÃfica trata de desvelar los mecanismos Ãntimos del origen y desarrollo de este sÃndrome. MarÃa del Mar Tomás, portavoz de la Sociedad Española de Enfermedades Infecciosas y MicrobiologÃa ClÃnica (Seimc), y miembro del Servicio de MicrobiologÃa del Hospital Universitario A Coruña, explica que los estudios apuntan a un origen multifactorial del trastorno, pero hay dos hipótesis cada vez más fuertes sobre su causa.Â
Descifrando el origenÂ
"Por un lado, la infección genera reservorios virales, no se elimina del todo al virus, puede que por un déficit inmunitario de la persona infectada. Los análisis sitúan a los reservorios del virus sobre todo a nivel endotelial. El endotelio es una de las dianas de las variantes de SARS-CoV-2 anteriores a ómicron. No obstante, hacen falta más análisis en ese sentido".Â
Una segunda hipótesis es que la covid persistente se produce por una reacción autoinmune: el organismo reacciona a la infección produciendo autoanticuerpos. "La covid-19 se ha asociado con el incremento de enfermedades autoinmunes, sin ir más lejos, la diabetes. Además, los pacientes que se señalan con mayor probabilidad de covid persistente en los estudios han tenido alteraciones autoinmunes, como artritis reumatoide. También se ha asociado más a mujeres, pues no hay que olvidar que el sistema hormonal participa en la regulación inmunológica", indica Tomás.Â
De hecho, un estudio que se acaba de publicar en Nature aporta nuevos datos que refuerzan la idea de que las personas con covid persistente tienen diferencias hormonales e inmunitarias.
La activación de los linfocitos T se mantiene, de entre 18 a 24 meses, aunque la infección no esté ya activaÂ
Según Ramos, la enfermedad está muy relacionada con la activación del sistema inmunitario, más allá de la propia presencia de la covid-19. "Este patrón ya se habÃa observado en otros virus, como es el caso del de la mononucleosis infecciosa: aparece, se padece la infección y, posteriormente, se presenta un periodo sintomático más allá de la presencia del virus en sangre".
La diferencia con la covid persistente es, a su juicio, la persistencia, la durabilidad de todo el cuadro posterior. A pesar de que existen distintas teorÃas al respecto, "se sabe que la activación de los linfocitos T después de la infección se mantiene durante mucho más tiempo, incluso aunque el paciente ya no tenga infección activa. Mucho tiempo es muchÃsimo más de lo que se habÃa observado en cualquier tipo de infección vÃrica: periodos que se sitúan entre un mÃnimo de 18-24 meses", indica el internista.Â
Curiosamente, prosigue este profesional, esta activación podrÃa explicar también la causa de que la persistencia de sÃntomas sea más probable  -de hecho parece ser el grupo más numeroso-, en personas con edades comprendidas entre los 35 y los 55 años.Â
"Personas que, teóricamente, tienen un sistema inmunológico más sano, pero en los que el riesgo de desarrollar el sÃndrome es mayor, precisamente por la relación entre el sistema inmune y la presencia de sÃntomas mantenidos. Claro está que esta situación es matizable, ya que personas con enfermedades de tipo inmunitario también podrÃan tener más riesgo. Pero, desde luego, su origen no se relaciona con la 'debilidad' o con ser anciano".
Sobre su etiologÃa, RodrÃguez Ledo, indica que cada vez está más en auge la idea de que el origen de la enfermedad sea posiblemente una combinación de alteraciones inmunitarias y la presencia de virus acantonado en reservorios; "sobre esta última está creciendo la bibliografÃa que lo testifica. Seguramente, estamos ante un complejo etiológico donde cada factor aporta una predisposición determinada y una evolución, y es el conjunto de todos los factores lo que acaba determinando el perfil patológico del paciente, por eso hay tanta variabilidad en la covid persistente".Â
¿Por qué unos sà y otros no?Â
Al igual que ocurre con la infección por SARS-CoV-2, donde hay personas que desarrollan cuadros graves frente a otros que son leves o asintomáticos, en la covid persistente un aspecto esencial serÃa concretar por qué en unas personas se mantienen los sÃntomas y en otras no, hecho del que, según el internista del Infanta Elena de Huelva, se aprende dÃa a dÃa: "una de las frases que les digo a los pacientes cuando llegan a consulta es: aquà estamos aprendiendo los dos".
Este profesional subraya que, en este sentido, hay muchas teorÃas que se postulan como posibilidad de origen del proceso y se empiezan a conocer ciertos aspectos 'llamativos'. Por ejemplo, los datos derivados de un gran estudio han encontrado que los pacientes diabéticos que tomaban metformina desarrollaban menos covid persistente frente a los que no la tomaban. De la misma forma, un trabajo publicado este año en The Lancet señalaba que existÃan más linfocitos T activados en el pulmón, en el cerebro y en el intestino de las personas que tenÃan covid persistente.
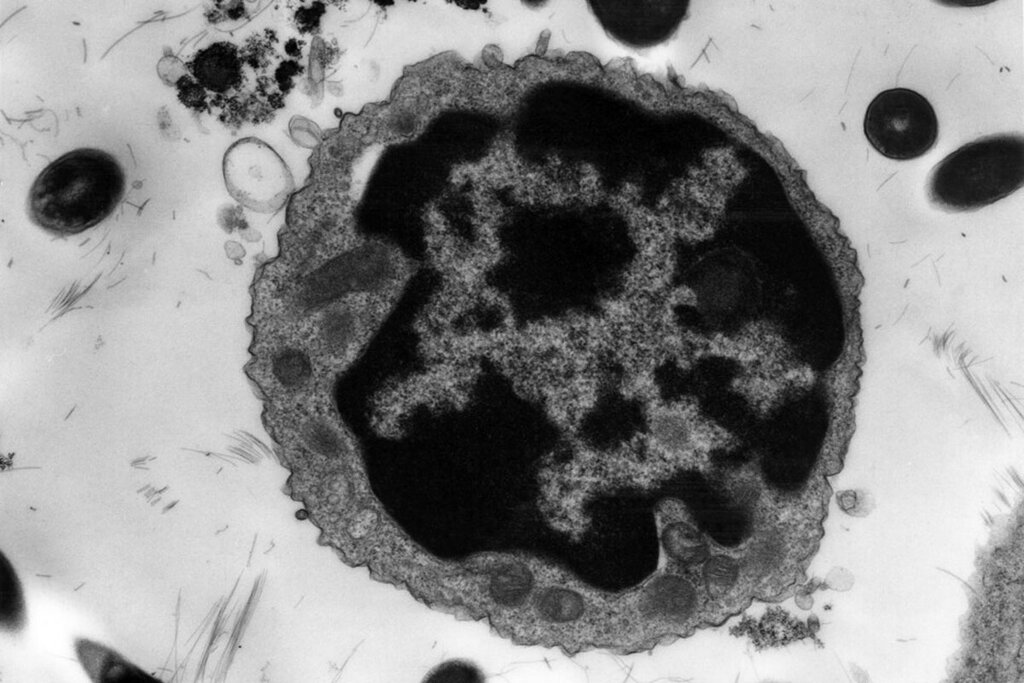
Los linfocitos T parecen estar más activados, y durante más tiempo, en afectados por esta enfermedad. Foto: AGEFOTOSTOCK.
"A partir de estos datos, la pregunta es si detrás de estos hechos se encuentra o no el origen de la enfermedad. Actualmente existen muchas lÃneas de hipótesis abiertas, pero sin certezas concretas". Por supuesto, no se puede olvidar el patrón genético personal, teniendo en cuenta que el virus se comporta de manera diferente en cada individuo, aun siendo el mismo virus", destaca Ramos Clemente. Â
A lo largo de estos tres años de pandemia, en la que se han sucedido diferentes variantes vÃricas -actualmente más infectivas pero de menor agresividad-, los profesionales no han podido confirmar que estas últimas se relacionen con menos casos de covid persistente o que los sÃntomas sean diferentes.
El escenario sintomático no es tan amplio y florido; ha variado bastante con la vacunaciónÂ
Los sÃntomas, según Ramos, "son demasiado heterogéneos. Pero, actualmente, sà estamos observando que, aunque se produce el mismo número de casos, el complejo sintomático no es tan amplio como el que se veÃa en las primeras oleadas. El escenario cambió bastante con la vacunación. Antes de las vacunas, los perfiles clÃnicos eran muy floridos: muchos sÃntomas y de esferas diferentes. Ahora, los sÃntomas aparecen en menos esferas a la vez, pero siguen siendo los mismos. La percepción es que los pacientes tienen los mismos sÃntomas, pero más agrupados".
La amenaza de las reinfeccionesÂ
En lo que se refiere a las reinfecciones por covid-19, el equipo del Infanta Elena de Huelva ha observado que cuando un paciente padece covid persistente y se vuelve a contagiar, "su covid persistente empeora", según los datos del seguimiento que se lleva a cabo en su unidad, lo que pone de manifiesto que las reinfecciones agravarÃan los sÃntomas.
En esta misma lÃnea, Tomás señala que hay investigadores que indican que con las reinfecciones se eleva el riesgo de long covid; pero "es complicado no infectarnos dada la cantidad de subvariantes que hay circulando ahora. Resulta muy difÃcil no tener contacto con alguna de ellas".
A su juicio, "la única forma de reducir el riesgo es a través de la vacuna actualizada", tal y como sugieren los datos de un estudio publicado en el archivo de preprint Medrxiv, realizado por investigadores australianos sobre 22.744 personas con covid-19, que ha analizado la presencia de covid persistente entre la población vacunada.
Un 18% de las personas que habÃan recibido 3 dosis de la vacuna -que no estaba adaptada a la variante ómicron- desarrollaron covid persistente. "Nos falta saber qué habrÃa ocurrido si hubiesen recibido la vacuna adaptada a las subvariantes. Nadie puede garantizar con una seguridad del cien por cien que la vacuna te protege de la covid persistente, pero es lo único preventivo más seguro que hay en estos momentos".Â
Ante la descripción de este panorama, Ramos no duda en señalar que nos encontramos ante una nueva enfermedad o nuevo sÃndrome. "Absolutamente. Este cuadro no se comporta como lo hacen otros virus. El mecanismo lo conocÃamos porque estaba presente en otros escenarios, pero ni con la dimensión ni la intensidad que lo hace en el covid-19. Es un cuadro totalmente diferente".
Los tratamientos que se llevan a cabo en su manejo son individualizados, ajustándose al perfil clÃnico de cada paciente. Para aliviar los sÃntomas -fatiga y deterioro cognitivo están entre los más habituales-, Tomás señala que se recurre a rehabilitación neurocognitiva y respiratoria, terapia ocupacional, logopedia y ejercicio fÃsico.
"También se estudia la utilidad de la estimulación eléctrica para mejorar los sÃntomas, pero sin dirigirse al origen de la enfermedad".Â
Inteligencia artificial para ayudar a los pacientes con covid persistente... y a sus médicos, Ante las incógnitas de la covid persistente, Ya están aquà las nuevas vacunas frente a ómicron para hacer de escudo a la covid-19
En el�escenario terapéutico,�la experiencia indica que "hay que abordar la terapia con cierta perspectiva. Un sÃndrome tan complejo, con afectación en
AfectarÃa hasta al 20% de la población, con sÃntomas e intensidad variables. Un desafÃo para la investigación de la que depende el desarrollo de terapias realmente efectivas.
Off
Raquel Serrano/Sonia Moreno. Madrid
NeumologÃa
Medicina FÃsica y Rehabilitación
Medicina Preventiva y Salud Pública
Medicina del Trabajo
CardiologÃa
NeurologÃa
OtorrinolaringologÃa
PsicologÃa
Trabajo Social
Off












 Tohid Didar, Sara Rahmani y Elena Verdu, investigadores de la de la Universidad McMaster. Foto: GEORGIA KIRKOS/UNIVERSIDAD McMASTER.
Tohid Didar, Sara Rahmani y Elena Verdu, investigadores de la de la Universidad McMaster. Foto: GEORGIA KIRKOS/UNIVERSIDAD McMASTER.
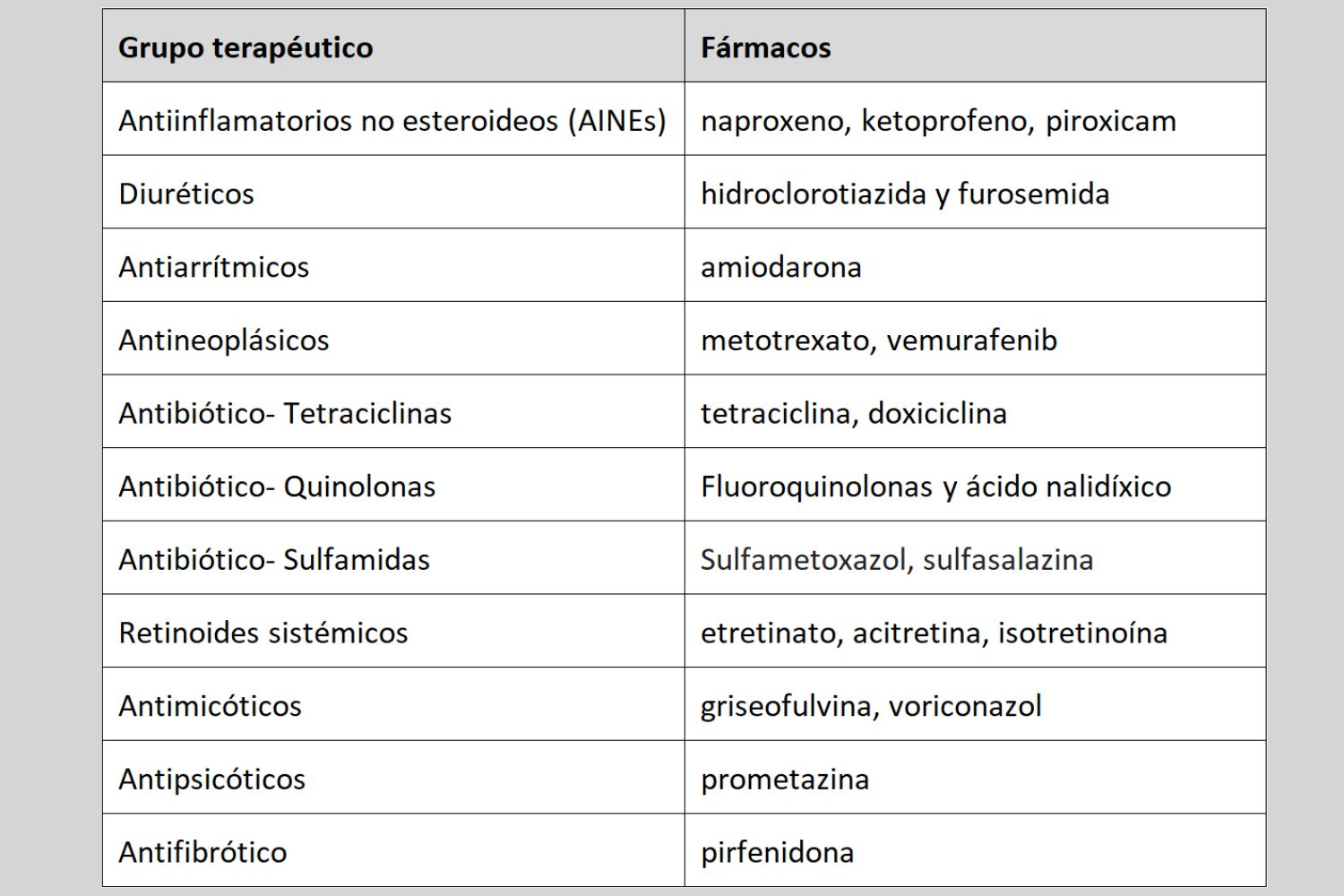 Principales grupos terapéuticos y sus fármacos que causan reacciones con el sol. Cuadro: VICTORIA VILLAGRASA.
Principales grupos terapéuticos y sus fármacos que causan reacciones con el sol. Cuadro: VICTORIA VILLAGRASA.

 José Antonio Sobrino, catedrático de la UV, y principal investigador del proyecto. Foto: UV.
José Antonio Sobrino, catedrático de la UV, y principal investigador del proyecto. Foto: UV.


 La investigadora Belén López Millán. Foto: INSTITUTO JOSEP CARRERAS.
La investigadora Belén López Millán. Foto: INSTITUTO JOSEP CARRERAS.




 Rosa Ortega Anta, catedrática de Nutrición de la Universidad Complutense (UCM) de Madrid. Foto: DM.
Rosa Ortega Anta, catedrática de Nutrición de la Universidad Complutense (UCM) de Madrid. Foto: DM.

 Pablo Ryan explica la necesidad de una asistencia equitativa. Foto: PR.
Pablo Ryan explica la necesidad de una asistencia equitativa. Foto: PR.



 Laureano Molins, Juan Carlos Trujillo, Luis Seijo, Margarita Majem y Santiago Ramón y Cajal en el encuentro de la Lung Ambition Alliance. Foto: DM.
Laureano Molins, Juan Carlos Trujillo, Luis Seijo, Margarita Majem y Santiago Ramón y Cajal en el encuentro de la Lung Ambition Alliance. Foto: DM.








 Luis Cabañas, presidente de CODiNuCoVa e investigador principal del ENPIV. Foto: CODiNuCoVa.
Luis Cabañas, presidente de CODiNuCoVa e investigador principal del ENPIV. Foto: CODiNuCoVa.



 José Manuel Cameselle, Susana Bravo, Mari Suárez Fariña, Miguel Chenlo, Sihara Pérez Romero, Clara Álvarez y Narciso Blanco, profesionales que han realizado la investigación. Foto: CIMUS.
José Manuel Cameselle, Susana Bravo, Mari Suárez Fariña, Miguel Chenlo, Sihara Pérez Romero, Clara Álvarez y Narciso Blanco, profesionales que han realizado la investigación. Foto: CIMUS.






 Carlos Bocos, a la izquierda de la imagen, con el equipo de NUTRIPRO de la Universidad San Pablo CEU. Foto: San Pablo CEU.
Carlos Bocos, a la izquierda de la imagen, con el equipo de NUTRIPRO de la Universidad San Pablo CEU. Foto: San Pablo CEU.


 La pérdida de masa muscular puede conllevar a sarcopenia, alteración que afecta a la población anciana. Foto: SHUTTERSTOCK.
La pérdida de masa muscular puede conllevar a sarcopenia, alteración que afecta a la población anciana. Foto: SHUTTERSTOCK.
 Nuevos datos analizan las posibilidades del origen de laboratorio del virus SARS-CoV-2. Foto: SHUTTERSTOCK.
Nuevos datos analizan las posibilidades del origen de laboratorio del virus SARS-CoV-2. Foto: SHUTTERSTOCK.
 La diálisis, una modalidad terapéutica para enfermedad renal avanzada. Foto: DM.
La diálisis, una modalidad terapéutica para enfermedad renal avanzada. Foto: DM.
 Patricia Muñoz y Patricia de Sequeros, ambas del Infanta Leonor de Madrid, han sido galardonadas por sus estudios en diálisis. Foto: HUIL.
Patricia Muñoz y Patricia de Sequeros, ambas del Infanta Leonor de Madrid, han sido galardonadas por sus estudios en diálisis. Foto: HUIL.
 Miles de personas se han manifestado en Santiago de Compostela por la sanidad pública. Foto: EFE. Xoan Rey.
Miles de personas se han manifestado en Santiago de Compostela por la sanidad pública. Foto: EFE. Xoan Rey.
 La investigación, herramienta clave para avanzar en el ámbito oncológico. Foto: SUTTERSTOCK.
La investigación, herramienta clave para avanzar en el ámbito oncológico. Foto: SUTTERSTOCK.
 Valencia garantizará el acceso a todos los recursos oncológicos. Foto: DM.
Valencia garantizará el acceso a todos los recursos oncológicos. Foto: DM.
 El presunto falso médico trabajó durante la pandemia en dos geriátricos de Barcelona.
El presunto falso médico trabajó durante la pandemia en dos geriátricos de Barcelona.
 Ignasi Catalá es director médico del Instituto Clavel, especializado en abordaje neuroquirúrgico. Foto: INSTITUTO CLAVEL.
Ignasi Catalá es director médico del Instituto Clavel, especializado en abordaje neuroquirúrgico. Foto: INSTITUTO CLAVEL.
 Ignasi Catalá explica los avances conseguidos y los retos futuros en su especialidad. Foto: INSTITUTO CLAVEL.
Ignasi Catalá explica los avances conseguidos y los retos futuros en su especialidad. Foto: INSTITUTO CLAVEL.
 Susana Carmona, miembro del equipo que ha realizado el análisis en gestantes. Foto: DM.
Susana Carmona, miembro del equipo que ha realizado el análisis en gestantes. Foto: DM.
 La preeclampsia aparece en entre el 2 y 5% de las gestaciones. Foto: DM.
La preeclampsia aparece en entre el 2 y 5% de las gestaciones. Foto: DM.
 La inteligencia artificial es una herramienta clave para conocer el pronóstico patológico. Foto: DM.
La inteligencia artificial es una herramienta clave para conocer el pronóstico patológico. Foto: DM.
 ¿Cuál es el impacto de la ingesta dietética de sodio sobre la presión arterial en personas de mediana edad y de edad avanzada?
¿Cuál es el impacto de la ingesta dietética de sodio sobre la presión arterial en personas de mediana edad y de edad avanzada?
 Deepak Gupta, coinvestigador principal del estudio y profesor en la Universidad de Vanderbilt, Estados Unidos. Foto: UV.
Deepak Gupta, coinvestigador principal del estudio y profesor en la Universidad de Vanderbilt, Estados Unidos. Foto: UV.
 La muerte súbita se produce sin preaviso y es causa de mortalidad en deportistas jóvenes de élite. Foto: DM.
La muerte súbita se produce sin preaviso y es causa de mortalidad en deportistas jóvenes de élite. Foto: DM.
 Equipo del CNIC que ha llevado a cabo la investigación. Foto: CNIC.
Equipo del CNIC que ha llevado a cabo la investigación. Foto: CNIC.
 El desarrollo de modelo cutáneos en 3D abre la puerta al estudio de enfermedades sensoriales con clÃnica cutánea. Foto: UMH.
El desarrollo de modelo cutáneos en 3D abre la puerta al estudio de enfermedades sensoriales con clÃnica cutánea. Foto: UMH.
 Asia Fernández, catedrática del Ãrea de BiologÃa Molecular y Celular de la UMH. Foto: UMH.
Asia Fernández, catedrática del Ãrea de BiologÃa Molecular y Celular de la UMH. Foto: UMH.
 Las técnicas de imagen establecen diagnósticos diferenciales en patologÃa de la mama. Foto: DM.
Las técnicas de imagen establecen diagnósticos diferenciales en patologÃa de la mama. Foto: DM.
 Alejandro Tejerina, Luis Ortiz Quintana, Javier Arias, Armando Tejerina, Miguel MartÃn, Ãlvaro Ruibal y Raquel Serrano, en la presentación de 'Imagen Médica en PatologÃa Mamaria', en la UCM. Foto: FUNDACIÓN TEJERINA.
Alejandro Tejerina, Luis Ortiz Quintana, Javier Arias, Armando Tejerina, Miguel MartÃn, Ãlvaro Ruibal y Raquel Serrano, en la presentación de 'Imagen Médica en PatologÃa Mamaria', en la UCM. Foto: FUNDACIÓN TEJERINA.
 El dolor en miembros periféricos es caracterÃstico de la neuropatÃa diabética. Foto. SUTTERSTOCK.
El dolor en miembros periféricos es caracterÃstico de la neuropatÃa diabética. Foto. SUTTERSTOCK.
 MarÃa Madariaga, Mercedes Maderuelo, MarÃa Pérez Páramo y José Ãngel DÃaz Pérez, en la presentación de la encuesta internacional sobre neuropatÃa diabética. Foto: FEDE.
MarÃa Madariaga, Mercedes Maderuelo, MarÃa Pérez Páramo y José Ãngel DÃaz Pérez, en la presentación de la encuesta internacional sobre neuropatÃa diabética. Foto: FEDE.
 El tejido adiposo marrón, aliado en el abordaje de la obesidad. Foto: AGEFOTOSTOCK.
El tejido adiposo marrón, aliado en el abordaje de la obesidad. Foto: AGEFOTOSTOCK.
 La formación de tejido cicatricial dentro del útero es la principal caracterÃstica del Asherman. Foto. DM.
La formación de tejido cicatricial dentro del útero es la principal caracterÃstica del Asherman. Foto. DM.
 Carlos Simón, en el centro de la imagen, junto a su equipo de investigación. Foto. INCLIVA.
Carlos Simón, en el centro de la imagen, junto a su equipo de investigación. Foto. INCLIVA.
 Drew Weissman y Katalin Karikó han recibido del premio Nobel de Medicina 2023. Foto: DM.
Drew Weissman y Katalin Karikó han recibido del premio Nobel de Medicina 2023. Foto: DM.
 La temperatura oral está sujeta a variables que han de tenerse en cuenta. Foto: SUTTERSTOCK.
La temperatura oral está sujeta a variables que han de tenerse en cuenta. Foto: SUTTERSTOCK.
 Las enfermedades cardiovascular siguen siendo la primera causa de muerte en el mundo. Foto: SUTTERSTOCK.
Las enfermedades cardiovascular siguen siendo la primera causa de muerte en el mundo. Foto: SUTTERSTOCK.
 Maite San Saturnino, Julián Pérez VillacastÃn, Fátima Matute y Luis RodrÃguez Padial. Foto: SEC.
Maite San Saturnino, Julián Pérez VillacastÃn, Fátima Matute y Luis RodrÃguez Padial. Foto: SEC.
 Numerosos laboratorios de todo el mundo investigan el origen y los efectos de la covid persistente. Foto: AGEFOTOSTOCK.
Numerosos laboratorios de todo el mundo investigan el origen y los efectos de la covid persistente. Foto: AGEFOTOSTOCK.
 Los sÃntomas de la covid persistente son variados y pueden ser de leves a graves. Foto: AGEFOTOSTOCK.
Los sÃntomas de la covid persistente son variados y pueden ser de leves a graves. Foto: AGEFOTOSTOCK.
 Los linfocitos T parecen estar más activados, y durante más tiempo, en afectados por esta enfermedad. Foto: AGEFOTOSTOCK.
Los linfocitos T parecen estar más activados, y durante más tiempo, en afectados por esta enfermedad. Foto: AGEFOTOSTOCK.
 Ciertos tipos de quimioterapia pueden inducir cardiotoxicidades importantes. Foto: DM.
Ciertos tipos de quimioterapia pueden inducir cardiotoxicidades importantes. Foto: DM.
 Pilar Sepúlveda, responsable del Grupo de Investigación en Regeneración y Trasplante Cardiaco del IIS La Fe de Valencia. Foto: ISS La Fe.
Pilar Sepúlveda, responsable del Grupo de Investigación en Regeneración y Trasplante Cardiaco del IIS La Fe de Valencia. Foto: ISS La Fe.
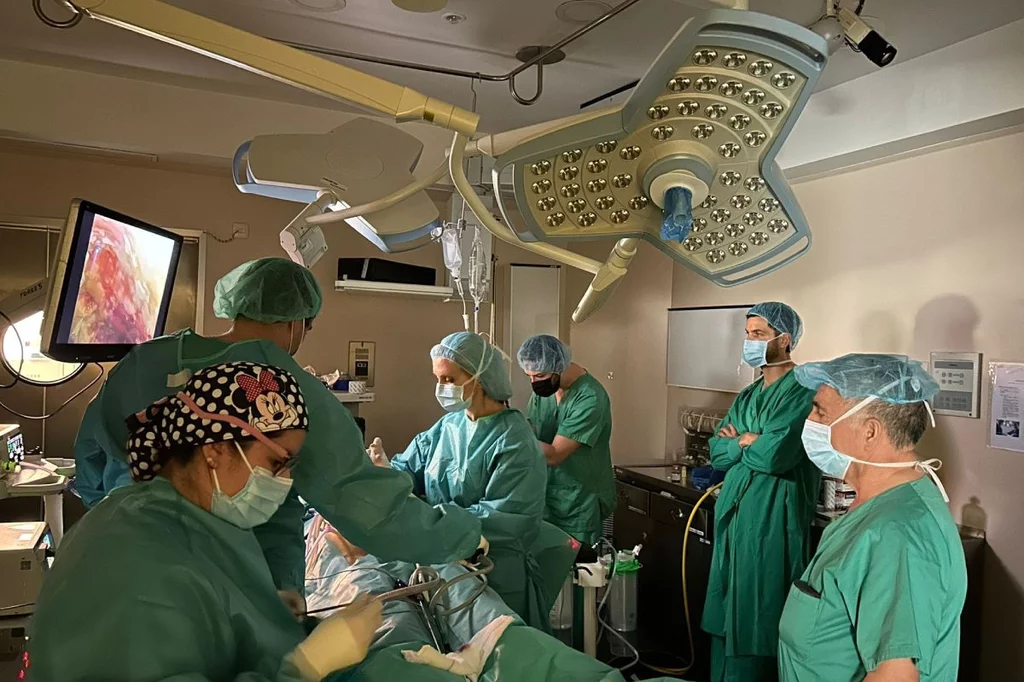 El equipo de Delia Cortés, a la derecha de la imagen, realizando una cirugÃa con ePIPAC, pionera en España. Foto: HOSPITAL VIAMED SANTA ELENA MADRID.
El equipo de Delia Cortés, a la derecha de la imagen, realizando una cirugÃa con ePIPAC, pionera en España. Foto: HOSPITAL VIAMED SANTA ELENA MADRID.
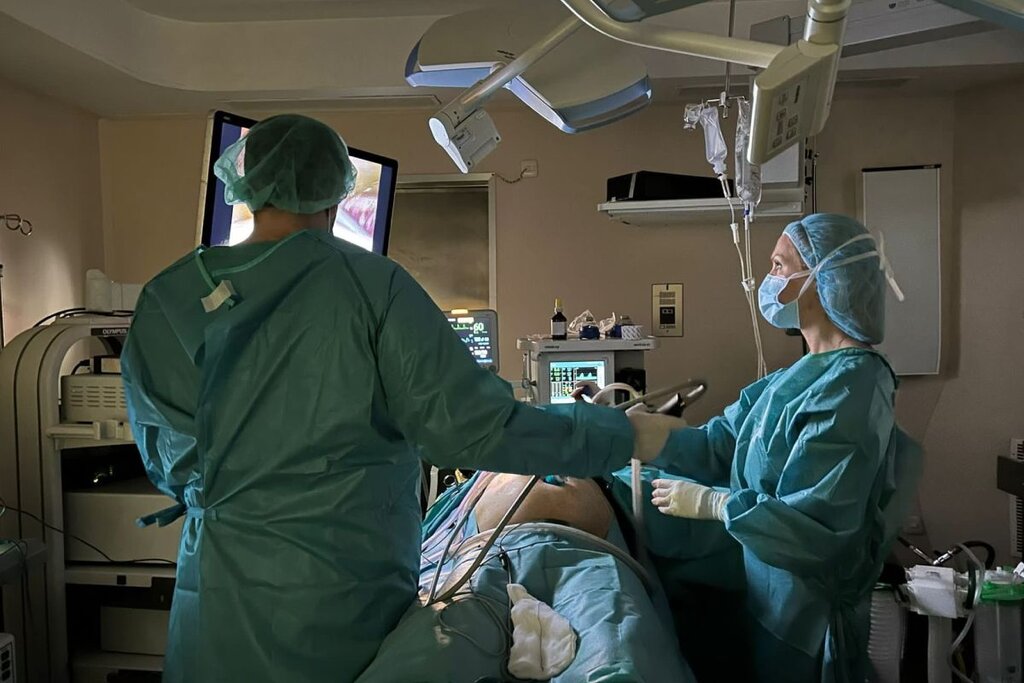 La ePIPAC se lleva a cabo mediante cirugÃa laparoscópica. Foto: HOSPITAL VIAMED SANTA ELENA.
La ePIPAC se lleva a cabo mediante cirugÃa laparoscópica. Foto: HOSPITAL VIAMED SANTA ELENA.
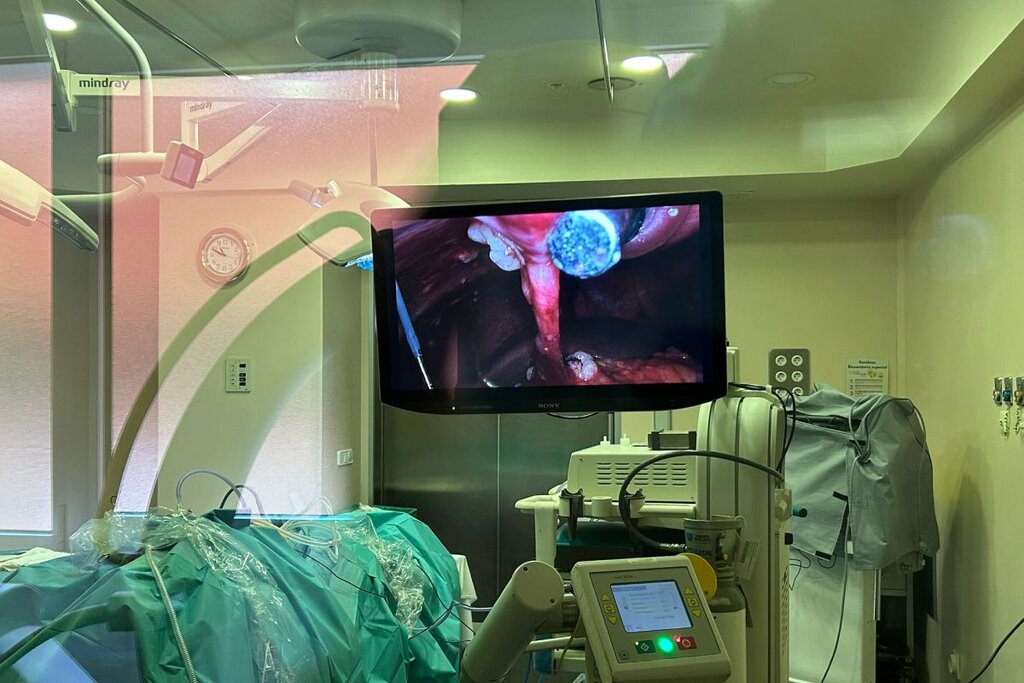 La ePIPAC aporta mayores beneficios al abordaje de la carcinomatosis peritoneal. Foto. HOSPITAL VIAMED SANTA ELENA.
La ePIPAC aporta mayores beneficios al abordaje de la carcinomatosis peritoneal. Foto. HOSPITAL VIAMED SANTA ELENA.
 El colesterol puede acumularse en sangre y ser causa de eventos cardiovasculares. Foto: DM.
El colesterol puede acumularse en sangre y ser causa de eventos cardiovasculares. Foto: DM.
 Pedro Mata, presidente de la Fundación Hipercolesterolemia Familiar (FHF). Foto: DM.
Pedro Mata, presidente de la Fundación Hipercolesterolemia Familiar (FHF). Foto: DM.
 Javier De Castro, Enriqueta Felip y César RodrÃguez, responsables de SEOM. Foto: SEOM.
Javier De Castro, Enriqueta Felip y César RodrÃguez, responsables de SEOM. Foto: SEOM.
 La patologÃa endometrial puede conducir a problemas de infertilidad. Foto: SUTTERSTOCK.
La patologÃa endometrial puede conducir a problemas de infertilidad. Foto: SUTTERSTOCK.
 Mónica Romeu, Irene Cervelló, MarÃa Gómez, Amparo Faus, Adolfo RodrÃguez, Ana Monzó, del grupo de investigación que ha participado en el trabajo. Foto: IIS LA FE.
Mónica Romeu, Irene Cervelló, MarÃa Gómez, Amparo Faus, Adolfo RodrÃguez, Ana Monzó, del grupo de investigación que ha participado en el trabajo. Foto: IIS LA FE.
 En el estudio se han evaluado distintos derivados del triptófano para caracterizar nuevos antivirales. Foto: iStock/CSIC.
En el estudio se han evaluado distintos derivados del triptófano para caracterizar nuevos antivirales. Foto: iStock/CSIC.
 Javier Urra y Celso Arango en el Hospital de DÃa Retiro Recurra GINSO, en Madrid. Foto: JOSÉ LUIS PINDADO.
Javier Urra y Celso Arango en el Hospital de DÃa Retiro Recurra GINSO, en Madrid. Foto: JOSÉ LUIS PINDADO.
 Celso Arango insiste en la importancia de la atención multimodal y multidisciplinar. Foto: JOSÉ LUIS PINDADO.
Celso Arango insiste en la importancia de la atención multimodal y multidisciplinar. Foto: JOSÉ LUIS PINDADO.
 Javier Urra considera que estos centros controlan la patologÃa, pero también enseñar a afrontar la vida. Foto: JOSÉ LUIS PINDADO.
Javier Urra considera que estos centros controlan la patologÃa, pero también enseñar a afrontar la vida. Foto: JOSÉ LUIS PINDADO.
 La bacteria que ocasiona el botulismo es una de las más peligrosas de las que se conocen. Foto: SHUTTERSTOCK.
La bacteria que ocasiona el botulismo es una de las más peligrosas de las que se conocen. Foto: SHUTTERSTOCK.
 Araceli Arce, subdirectora de Vigilancia en Salud Pública de la Comunidad de Madrid. Foto: CAM.
Araceli Arce, subdirectora de Vigilancia en Salud Pública de la Comunidad de Madrid. Foto: CAM.
 La obesidad en niños y adolescentes sigue siendo un problema de salud preocupante en el mundo. Foto: SUTTERSTOCK.
La obesidad en niños y adolescentes sigue siendo un problema de salud preocupante en el mundo. Foto: SUTTERSTOCK.
 José Manuel Moreno Villares, director de PediatrÃa de la ClÃnica Universidad de Navarra. Foto. CUN.
José Manuel Moreno Villares, director de PediatrÃa de la ClÃnica Universidad de Navarra. Foto. CUN.
 El sistema inmunitario es una de las partes más complejas de nuestro organismo. Foto: SUTTERSTOCK.
El sistema inmunitario es una de las partes más complejas de nuestro organismo. Foto: SUTTERSTOCK.
 Grégoire Stik, , jefe de Grupo del Instituto de Investigación contra la Leucemia Josep Carreras. Foto: INSTITUTO CARRERAS.
Grégoire Stik, , jefe de Grupo del Instituto de Investigación contra la Leucemia Josep Carreras. Foto: INSTITUTO CARRERAS.
 Los cientÃficos buscan respuestas para algunas de las casuas de la covid persistente. Foto: DM.
Los cientÃficos buscan respuestas para algunas de las casuas de la covid persistente. Foto: DM.
 Las mascotas no suponen un peligro de transmisión del SARS-CoV-2 para los humanos, pero sà a la inversa. Foto: DM.
Las mascotas no suponen un peligro de transmisión del SARS-CoV-2 para los humanos, pero sà a la inversa. Foto: DM.
 LucÃa de Juan Ferré, del Grupo de Investigación Vigilancia Sanitaria, del Centro Visavet de la Universidad Complutense de Madrid (UCM). Foto: UCM.
LucÃa de Juan Ferré, del Grupo de Investigación Vigilancia Sanitaria, del Centro Visavet de la Universidad Complutense de Madrid (UCM). Foto: UCM.