
Lars Fruergaard Jørgensen, presidente de la Federación Europea de Industrias y Asociaciones Farmacéuticas (EFPIA), subraya el valor económico y de conocimiento que aporta la industria farmacológica en Europa. Es un buen momento para que represente a la industria, ya que como CEO de Novo Nordisk, hoy la joya de la economía danesa con un valor que supera los 500.000 millones de dólares, es un buen modelo a seguir para muchas compañías. Esta empresa con tintes familiares fundada hace 100 años es el ejemplo por el que apuesta el economista y a la que pertenece desde hace 33 años.
La meta de la farmacéutica danesa es la curación de la diabetes. Un camino trazado desde la insulina a los análogos a la hormona GLP-1, o péptido similar al glucagón-1. O más bien, la familia de fármacos más famosa de la historia presente de la Medicina: los Ozempic y compañía: Wegovy, Saxenda... y los que se encuentran en pleno desarrollo. Una nueva generación de medicamentos que van más allá de la diabetes e impactan de forma directa en una de las pandemias silenciosas del siglo XXI: la obesidad. Los resultados en la reducción de peso, condicionada a unos hábitos sanos (ejercicio y alimentación saludable) y control de las enfermedades relacionadas (diabetes, cardiovasculares) han sido las claves del éxito. Ellos defienden "un sólido conjunto de valores y, para mí, impulsar el cambio para derrotar las enfermedades crónicas graves es el objetivo final", dice Fruergaard.
Sus cifras demuestran por qué se ha convertido en el buque insignia de Dinamarca: uno de cada 10 productos que importa el país sale de Novo Nordisk y suman a las arcas públicas más de 9.000 millones de coronas danesas a través de impuestos corporativos. En 2019 con la llegada al mercado de Ozempic empezó el crecimiento de la empresa. "Iniciamos la investigación en obesidad hace más de 25 años. En general, el descubrimiento y desarrollo de medicamentos es un proceso que requiere mucho tiempo", constata Fruergaard para asegurar que lo que hoy se ve de la empresa es solo una anécdota de años de esfuerzo e inversión. En los primeros nueve meses de 2023 las ventas crecieron un 33% y proporcionaron terapias a casi 40 millones de pacientes, un 11% más respecto al mismo periodo del año anterior.
“En Europa hay muy poca traslación de la ciencia académica a las compañías de inversión de alto riesgo”
El CEO de Novo Nordisk habla en calidad de presidente de EFPIA ante el temor de que Europa se convierta en un museo donde se puedan visitar las viejas glorias que un día albergó, ya que toda la innovación se traslada a otros mercados, como el estadounidense y el chino, entre otros. Las inversiones en I+D del gigante asiático triplicaron a las de la UE entre 2018 y 2022. Y la brecha en I+D entre Europa y EEUU ha sumado dos mil millones de euros por año desde 2002, hasta llegar a los 25 mil millones actuales.
Pregunta.¿Cuál es el impacto de la industria farmacéutica en Europa en materia de innovación?
Respuesta.Resulta interesante reflexionar sobre eso. El desarrollo de medicamentos se basa en el conocimiento científico que fluye de la mente de investigadores muy bien formados y, por supuesto, es una industria con muchas fábricas. Pero estas instalaciones que tenemos hoy en día están produciendo la innovación que ocurrió hace 20 años. Esto es muy importante entenderlo. ¿Qué hace que las personas brillantes innoven hoy en día? ¿Y dónde tienen su sede? Ahora mismo hay una situación en la que cada vez se investiga más fuera de Europa. Y eso se debe a que el ecosistema farmacéutico no se está reforzando como sí se hace en EEUU.
P.Entonces, ¿a qué nos enfrentamos?
R.Por ejemplo, si hay una lenta adaptación de la innovación se realiza menos desarrollo clínico. Esto significa que los científicos, líderes de opinión clave en las principales instituciones académicas, no están tan involucrados en el desarrollo de medicamentos aquí como sus colegas de EEUU, que sí están apostando por los futuros científicos. Otro problema es que en Europa hay muy poca traslación de la ciencia académica a las compañías de inversión de alto riesgo. Es otro reto conseguir que las pequeñas y medianas empresas consigan financiación.
P.Entonces, ¿perdemos tejido industrial y nos cuesta retener el talento en favor de EEUU y otros países?
R.Las futuras compañías enfocadas a las ciencias de la salud no se están estableciendo en Europa. De hecho, se mudaron a EEUU. Conozco a muchos directores ejecutivos de empresas de biotecnología que comienzan aquí, pero rápidamente se dan cuenta de que necesitan trasladar la empresa al otro lado del Atlántico. Tuve una reunión con uno de ellos recientemente y me dijo que allí en medio día puedes obtener 100 o 150 millones de dólares en fondos para tu empresa simplemente describiendo lo que haces. Esto significa que hay capital riesgo dispuesto a invertir.
“Las instalaciones que tenemos hoy en día están produciendo la innovación que ocurrió hace 20 años”
Pregunta.¿Aquí esa situación les es ajena?
Respuesta.Eso es muy difícil en Europa. Si sumamos nuestra falta de adopción de innovación a la falta de traducción de la ciencia de las instituciones académicas a las empresas emergentes nos encontramos ante un ecosistema que se está debilitando. También las empresas establecidas aquí mirarán fuera de Europa.
P.Otra de las cuestiones es la financiación de los fármacos. La inversión requiere un retorno, pero no todos pueden pagar. ¿Qué soluciones habría para cubrir las necesidades de todos, industria, estados y pacientes?
R.La ambición de Novo Nordisk, por ejemplo, es proporcionar nuestros medicamentos a las personas que viven con las enfermedades que tratamos, llegando al mayor número posible. Sin embargo, hay muchas características específicas de los mercados nacionales de la Unión Europea que influyen en el acceso a los medicamentos aquí. El sector farmacéutico innovador, representado por EFPIA, reconoce las diferencias en el acceso a los fármacos en Europa y ha presentado propuestas para abordarlas.
Novo Nordisk paga 1.000 millones para posicionarse en terapias de ARN para ECV, Novo Nordisk revoluciona la diabetes con su GLP-1 oral e insulinas inteligentes y semanales, La EMA descarta una asociación entre análogos del GLP-1 y riesgo de suicidio Pregunta. Además del impacto en la cartera sanitaria y la salud, ¿en qué más se traduce el desarrollo de un medicamento? Respuesta. Condu Como presidente de la patronal europea de la industria, EFPIA, Lars Fruergaard teme que la Unión Europea pierda el tren de la innovación. Off Pilar Pérez Industria Farmacéutica Off























 Juan Luis Cruz Bermúdez, director de Transformación Digital del 12 de Octubre. Foto: HOSPITAL 12 DE OCTUBRE
Juan Luis Cruz Bermúdez, director de Transformación Digital del 12 de Octubre. Foto: HOSPITAL 12 DE OCTUBRE

















 Las enfermedades pulmonares
Las enfermedades pulmonares
 Estudiantes del examen MIR 2024. Foto: FELIPE DÍAZ DE VIVAR
Estudiantes del examen MIR 2024. Foto: FELIPE DÍAZ DE VIVAR
 La pérdida de masa muscular puede conllevar a sarcopenia, alteración que afecta a la población anciana. Foto: SHUTTERSTOCK.
La pérdida de masa muscular puede conllevar a sarcopenia, alteración que afecta a la población anciana. Foto: SHUTTERSTOCK.
 En 2024 se han ofertado 58 plazas. Ilustración: SHUTTERSTOCK IA
En 2024 se han ofertado 58 plazas. Ilustración: SHUTTERSTOCK IA
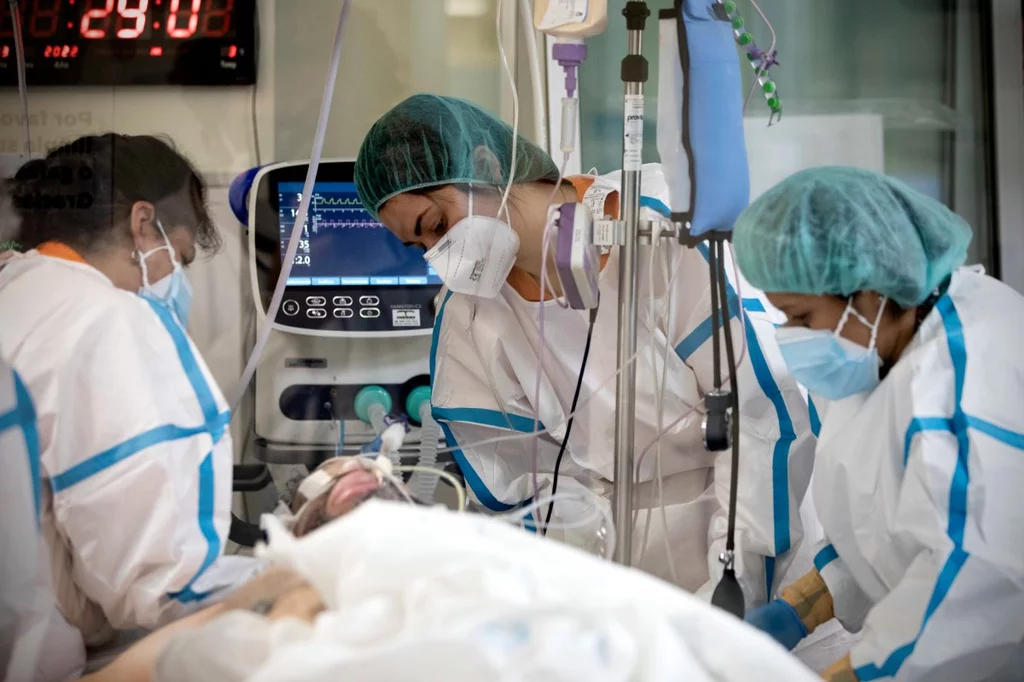 UCI del Hospital Gregorio Marañón durante la sexta ola de covid. Foto: ALBERTO DI LOLLI.
UCI del Hospital Gregorio Marañón durante la sexta ola de covid. Foto: ALBERTO DI LOLLI.
 El presidente de Kobayashi Pharmaceutical, Akihiro Kobayashi, y funcionarios durante la rueda de prensa en Osaka. Foto: EFE.
El presidente de Kobayashi Pharmaceutical, Akihiro Kobayashi, y funcionarios durante la rueda de prensa en Osaka. Foto: EFE.
 La oferta de plazas EIR en la especialidad obstétrico-ginecológica se acaba rápido. Imagen: DIARIO MÉDICO.
La oferta de plazas EIR en la especialidad obstétrico-ginecológica se acaba rápido. Imagen: DIARIO MÉDICO.
 La vocal de Alimentación del COF de Madrid, Beatriz Collado, y la consejera de Sanidad de Madrid, Fátima Matute. Foto: COMUNIDAD DE MADRID.
La vocal de Alimentación del COF de Madrid, Beatriz Collado, y la consejera de Sanidad de Madrid, Fátima Matute. Foto: COMUNIDAD DE MADRID.
 El director general del COF de Madrid Francisco Fernández; la vocal de Alimentación del COF de Madrid Beatriz Collado; la consejera de Sanidad de Madrid, Fátima Matute; a directora general de Inspección y Ordenación Sanitaria de la Comunidad de Madrid, Pilar Jimeno; el vicepresidente 1º del COF de Madrid Óscar López y el vocal de titulares de oficina de farmacia del COF de Madrid, José Manuel Becerra. Foto: COF DE MADRID.
El director general del COF de Madrid Francisco Fernández; la vocal de Alimentación del COF de Madrid Beatriz Collado; la consejera de Sanidad de Madrid, Fátima Matute; a directora general de Inspección y Ordenación Sanitaria de la Comunidad de Madrid, Pilar Jimeno; el vicepresidente 1º del COF de Madrid Óscar López y el vocal de titulares de oficina de farmacia del COF de Madrid, José Manuel Becerra. Foto: COF DE MADRID.
 El Hospital Universitario Vall d'Hebron de Barcelona es el de mayor volumen de actividad de Cataluña, también en CMA y partos. Foto: DIARIO MÉDICO.
El Hospital Universitario Vall d'Hebron de Barcelona es el de mayor volumen de actividad de Cataluña, también en CMA y partos. Foto: DIARIO MÉDICO.
 Tedros Adhanom Ghebreyesus, director de la Organización Mundial de la Salud (OMS). Foto: OMS.
Tedros Adhanom Ghebreyesus, director de la Organización Mundial de la Salud (OMS). Foto: OMS.
 El futuro Hospital Vithas Barcelona se construye en la zona de la antigua fábrica de motos Montesa. Imagen: VITHAS.
El futuro Hospital Vithas Barcelona se construye en la zona de la antigua fábrica de motos Montesa. Imagen: VITHAS.
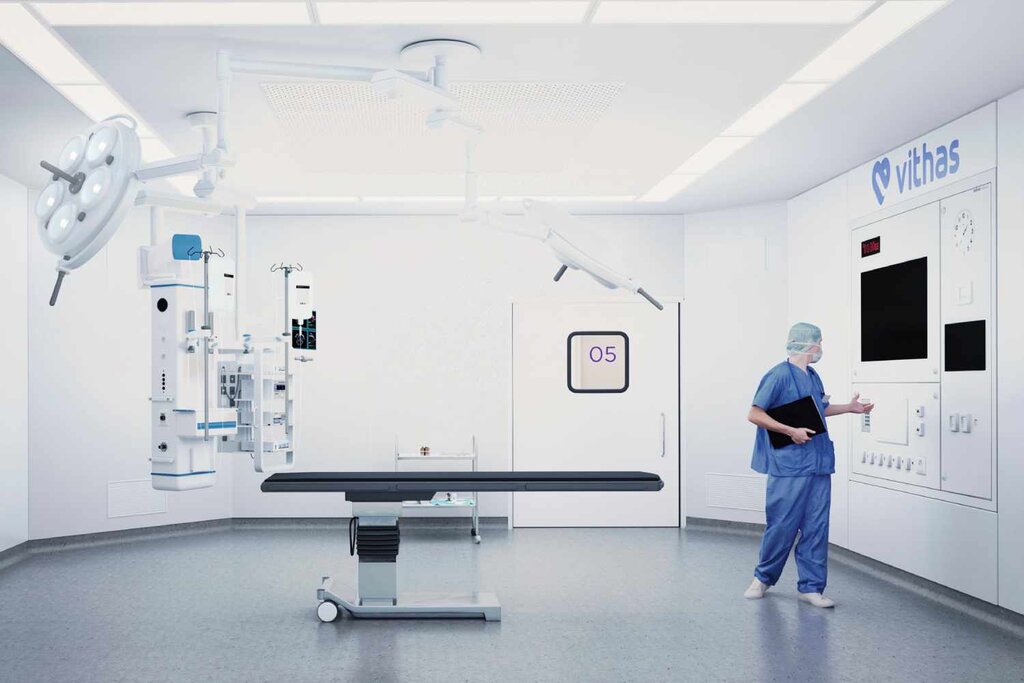 El Hospital Vithas Barcelona tendrá 12 quirófanos y bloque obstétrico. Imagen: VITHAS.
El Hospital Vithas Barcelona tendrá 12 quirófanos y bloque obstétrico. Imagen: VITHAS.
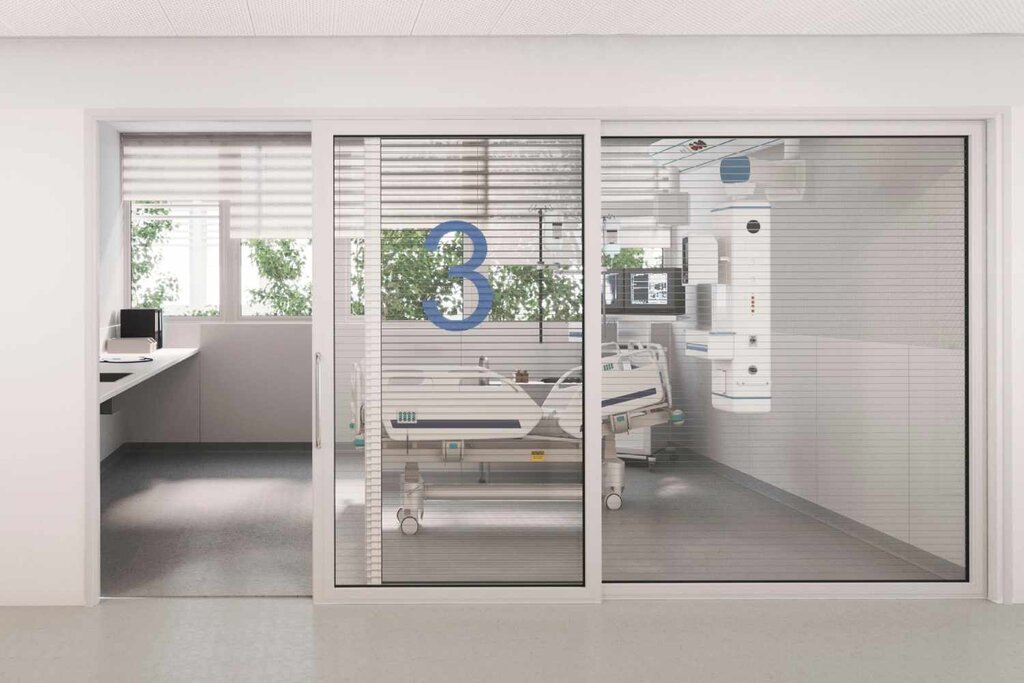 El nuevo hospital de Esplugues dispondrá de 12 camas de UCI de adultos y 5 neonatales y pediátricas. Imagen: VITHAS.
El nuevo hospital de Esplugues dispondrá de 12 camas de UCI de adultos y 5 neonatales y pediátricas. Imagen: VITHAS.
 El neumólogo Julio Ancochea, de la Red contra la Tuberculosis y por la Solidaridad (Red TBS-Stop Epidemias).
El neumólogo Julio Ancochea, de la Red contra la Tuberculosis y por la Solidaridad (Red TBS-Stop Epidemias).
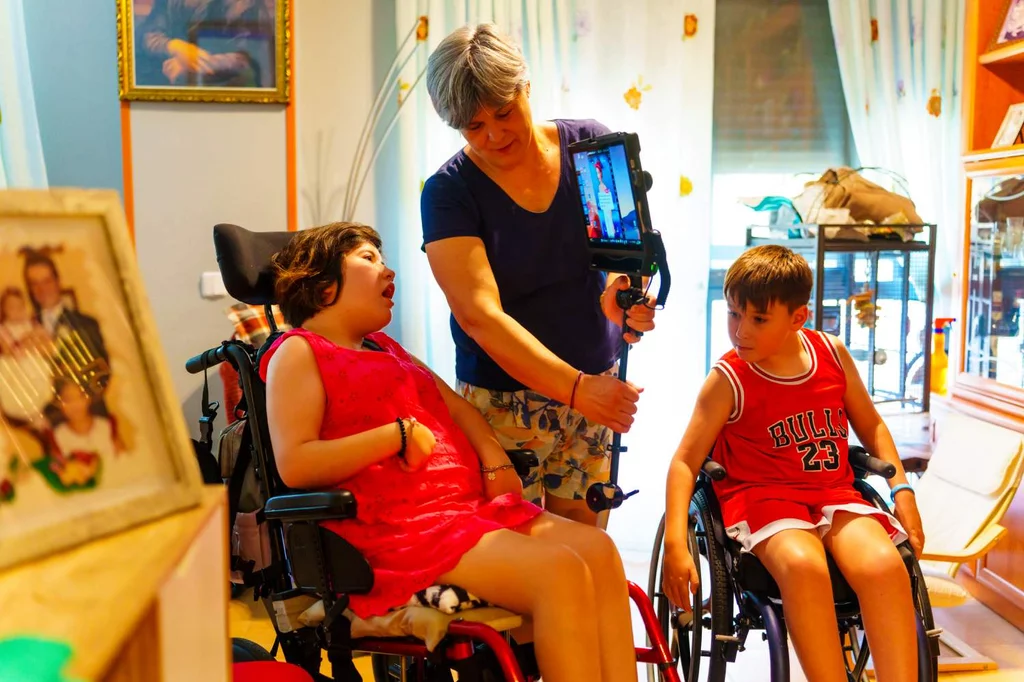 Elsa y Mario son hermanos y son los primeros niños diagnosticados con ELA infantil. Foto: ÁNGEL NAVARRETE/EM
Elsa y Mario son hermanos y son los primeros niños diagnosticados con ELA infantil. Foto: ÁNGEL NAVARRETE/EM
 Hay casos de solicitud de eutanasia en los que los profesionales implicados necesitan apoyo para poder afrontarlos. Foto: DIARIO MÉDICO.
Hay casos de solicitud de eutanasia en los que los profesionales implicados necesitan apoyo para poder afrontarlos. Foto: DIARIO MÉDICO.
 Los socios de ambas empresas: Antonio López, Cristina Garmendia (sentada), Ángel Sánchez, Santiago Fernández, Lola Mateos (sentada), Marta Salinas, Manuel Carrasco (sentado) y Diego Moñux.
Los socios de ambas empresas: Antonio López, Cristina Garmendia (sentada), Ángel Sánchez, Santiago Fernández, Lola Mateos (sentada), Marta Salinas, Manuel Carrasco (sentado) y Diego Moñux.
 Beatriz Collado, del COF de Madrid, y Ana Echegaray, de Telefónica, en Infarma 2024. Foto: GSM
Beatriz Collado, del COF de Madrid, y Ana Echegaray, de Telefónica, en Infarma 2024. Foto: GSM
 El nuevo real decreto de medicamentos veterinarios mejora la trazabilidad del fármaco. Ilustración: GABRIEL SANZ
El nuevo real decreto de medicamentos veterinarios mejora la trazabilidad del fármaco. Ilustración: GABRIEL SANZ
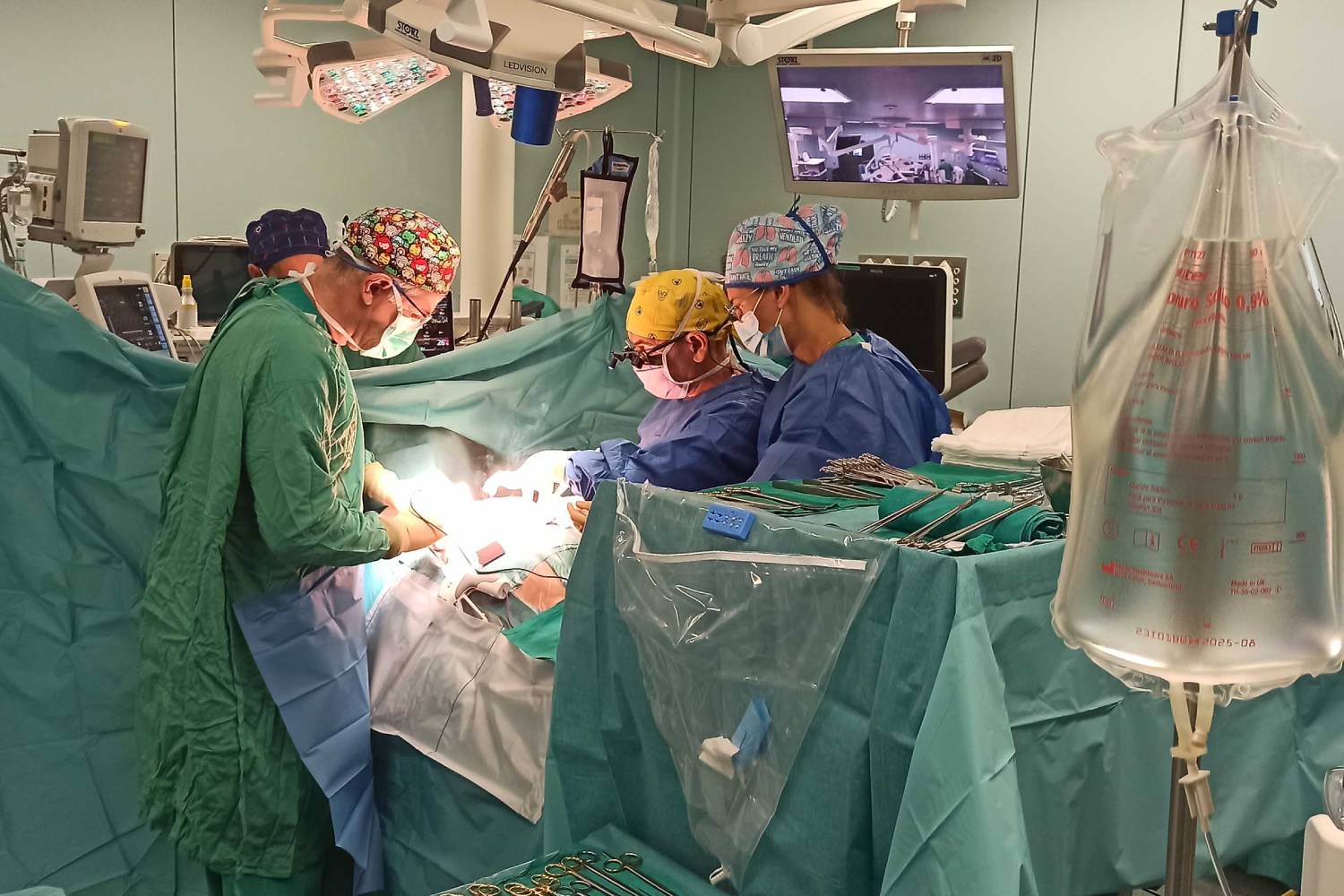
 Procedimiento quirúrgico. Foto: DM
Procedimiento quirúrgico. Foto: DM
 Medicina interna, que cuenta con 425 plazas. Ilustración: SHUTTERSTOCK IA
Medicina interna, que cuenta con 425 plazas. Ilustración: SHUTTERSTOCK IA
 Julio Mayol, cirujano, y Rafael Vidal, cardiólogo, durante MetacardioDS. Foto: DAIICHI SANKYO
Julio Mayol, cirujano, y Rafael Vidal, cardiólogo, durante MetacardioDS. Foto: DAIICHI SANKYO
 Dos enfermeras intercambian información en una UCI pediátrica. Foto: ARIADNA CREUS Y ÁNGEL GARCÍA (BANC DE IMATGES INFERMIERES)
Dos enfermeras intercambian información en una UCI pediátrica. Foto: ARIADNA CREUS Y ÁNGEL GARCÍA (BANC DE IMATGES INFERMIERES)
 Una investigación entre sanitarios de Cataluña que han participado en una eutanasia refleja los problemas que tienen estos profesionales para aplicar la prestación. Foto: SHUTTERSTOCK
Una investigación entre sanitarios de Cataluña que han participado en una eutanasia refleja los problemas que tienen estos profesionales para aplicar la prestación. Foto: SHUTTERSTOCK
 Nuevos datos analizan las posibilidades del origen de laboratorio del virus SARS-CoV-2. Foto: SHUTTERSTOCK.
Nuevos datos analizan las posibilidades del origen de laboratorio del virus SARS-CoV-2. Foto: SHUTTERSTOCK.
 Gracias al quick commerce, el cliente tiene el pedido en su casa en menos de una hora. Los riders son la base de este comercio. Foto: DREAMSTIME.
Gracias al quick commerce, el cliente tiene el pedido en su casa en menos de una hora. Los riders son la base de este comercio. Foto: DREAMSTIME.
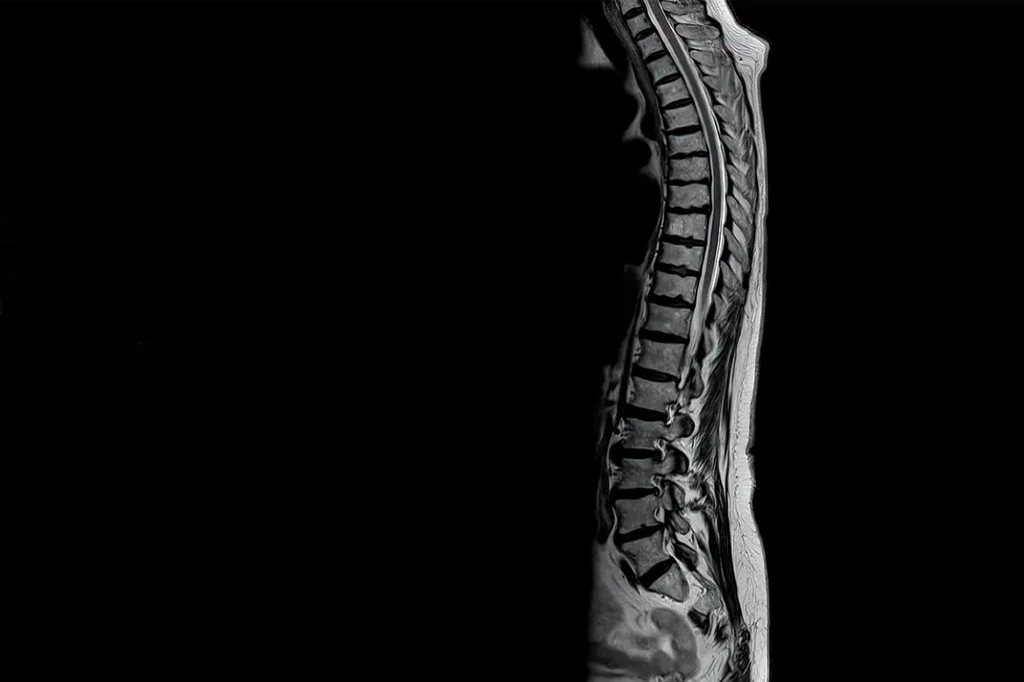 Corte sagital de la espina dorsal completa, obtenida solo en un minuto y 22 segundos. Foto: SIEMENS HEALTHINEERS
Corte sagital de la espina dorsal completa, obtenida solo en un minuto y 22 segundos. Foto: SIEMENS HEALTHINEERS
 Gerardo Mosquera, presidente del sindicato Unión Trabajadores de Farmacia (UTF), y Luis de Palacio, presidente de la Federación Empresarial de Farmacéuticos Españoles (FEFE), y Ana Francés, secretaria del sector salud de UGT Servicios Públicos. Foto: FEFE.
Gerardo Mosquera, presidente del sindicato Unión Trabajadores de Farmacia (UTF), y Luis de Palacio, presidente de la Federación Empresarial de Farmacéuticos Españoles (FEFE), y Ana Francés, secretaria del sector salud de UGT Servicios Públicos. Foto: FEFE.
 El Plan Integral de Tabaquismo prevé ampliar los espacios libres de humo. Foto: SUTTERSTOCK
El Plan Integral de Tabaquismo prevé ampliar los espacios libres de humo. Foto: SUTTERSTOCK
 El consejero de Salud de la Generalitat de Cataluña, Manel Balcells. Foto: DIARIO MÉDICO.
El consejero de Salud de la Generalitat de Cataluña, Manel Balcells. Foto: DIARIO MÉDICO.
 Sespas ve positiva la posible financiación de los preservativos, siempre ligado a una educación sexual. Foto: SHUTTERSTOCK.
Sespas ve positiva la posible financiación de los preservativos, siempre ligado a una educación sexual. Foto: SHUTTERSTOCK.
 Los datos sanitarios se cotizan en el mercado negro diez veces más que las tarjetas de crédito.
Los datos sanitarios se cotizan en el mercado negro diez veces más que las tarjetas de crédito.
 Hortensia Rico, decana de Farmacia de la Universidad de Valencia. Foto: UV.
Hortensia Rico, decana de Farmacia de la Universidad de Valencia. Foto: UV.
 El nuevo reglamento es una norma armonizadora para coordinar las regulaciones de los Estados.
El nuevo reglamento es una norma armonizadora para coordinar las regulaciones de los Estados.
 La colaboración del todos los agentes del sistema está siendo la base de la transformación digital. Foto: SHUTTERSTOCK
La colaboración del todos los agentes del sistema está siendo la base de la transformación digital. Foto: SHUTTERSTOCK
 Un tractor utiliza un dispositivo de pulverización para fertilizante. Foto: SHUTTERSTOCK.
Un tractor utiliza un dispositivo de pulverización para fertilizante. Foto: SHUTTERSTOCK.
 Inauguración del 20º congreso nacional de la Aepap en Madrid. Foto: AEPAP.
Inauguración del 20º congreso nacional de la Aepap en Madrid. Foto: AEPAP.
 Dos sanitarias del Hospital de Getafe se preparan para visitar a un paciente en su domicilio. Foto: COMUNIDAD DE MADRID.
Dos sanitarias del Hospital de Getafe se preparan para visitar a un paciente en su domicilio. Foto: COMUNIDAD DE MADRID.
 Los farmacéuticos de Reino Unido se quejan de su mala salud mental por culpa del trabajo. Foto: SHUTTERSKTOCK.
Los farmacéuticos de Reino Unido se quejan de su mala salud mental por culpa del trabajo. Foto: SHUTTERSKTOCK.
 Los calcetines inteligentes han sido desarrollado por Milbotix en alianza con Unimedia Technology, una empresa barcelonesa.
Los calcetines inteligentes han sido desarrollado por Milbotix en alianza con Unimedia Technology, una empresa barcelonesa.
 Los resultados de la consulta del COF de Sevilla sobre la propuesta del SAS es vinculante. Foto: SHUTTERSTOCK.
Los resultados de la consulta del COF de Sevilla sobre la propuesta del SAS es vinculante. Foto: SHUTTERSTOCK.
 La migraña es la primera causa de discapacidad en mujeres de entre 15 y 49 años.
La migraña es la primera causa de discapacidad en mujeres de entre 15 y 49 años.
 La deducción por contratar a personas con discapacidad va de 9.000 a 12.000 euros.
La deducción por contratar a personas con discapacidad va de 9.000 a 12.000 euros.
 Mosquitos infectados del género Aedes son el principal transmisor del virus del Dengue. Foto: DIARIO MÉDICO.
Mosquitos infectados del género Aedes son el principal transmisor del virus del Dengue. Foto: DIARIO MÉDICO.
 Warner Biddle, vicepresidente senior y director comercial global de Kite Pharma. Foto: SONIA TRONCOSO
Warner Biddle, vicepresidente senior y director comercial global de Kite Pharma. Foto: SONIA TRONCOSO
 Warner Biddle, vicepresidente senior y director comercial global de Kite Pharma. Foto SONIA TRONCOSO
Warner Biddle, vicepresidente senior y director comercial global de Kite Pharma. Foto SONIA TRONCOSO