The post Newsletter: Diario Médico 2019-01-28 appeared first on Diariomedico.com.
diariomedico.com > Cardiología (5 sin leer)
-

Newsletter: Diario Médico 2019-01-28
Archivado: enero 28, 2019, 8:24am UTC por saradomingo
-

El médico no puede publicitar una marca
Archivado: enero 27, 2019, 11:03pm UTC por soledadvalle
Ni los médicos ni las sociedades científicas pueden hacer publicidad de una firma comercial. Ni siquiera cuando alguno de los componentes del producto que se anuncia, (por ejemplo: unas galletas, un tipo de leche o de yogur…) sea beneficioso para la salud. Así figura en la última redacción del borrador del Código Deontológico de la Organización Médica Colegial (OMC), que hasta el 15 de febrero está en periodo de alegaciones.
Algunos colegios responden a los anuncios de servicios sanitarios sin control ético y legal con sellos de garantía propios
La profesión no disimula su preocupación por la constante aparición de especialistas y sociedades científicas relacionadas con determinados productos, marcas o terapias sin aval científico. Juan José Rodríguez Sendín, presidente de la Comisión Central de Deontología de la OMC, reconoce que la relación del médico con la publicidad siempre ha sido un motivo de conflicto deontológico, pero advierte de que “la situación se ha agravado sustancialmente”, y explica la tendencia actual donde “cada vez es más habitual la presencia de la gran industria alimentaria en los congresos médicos”.
Editorial: Los intereses del médico y el interés del pacientePor ese motivo, Sendín justifica que en la actualización del Código Deontológico de la OMC el capítulo dedicado a la publicidad haya pasado de tener un artículo a cinco. “No puede utilizarse el prestigio de una profesión para hacer publicidad de una marca”, destaca. Recuerda que la misma responsabilidad tienen las sociedades científicas. “No parece razonable que se ponga el sello de una sociedad científica a un producto cárnico para hacer sopa”, sin atreverse a poner ejemplos más concretos.
Pero no siempre es no. “El médico solo puede hacer publicidad de un producto cuando existe evidencia científica de que es beneficioso para la salud y una vez declarados los conflictos de interés con la empresa que lo comercializa”, reza el borrador.
El borrador del Código Deontológico de la OMC amplía las restricciones del colegiado en la promoción de productos de consumo
Sin embargo, al echar un vistazo rápido a la realidad, la figura del médico aparece todos los días en anuncios de prensa, en cuñas de radio o en la televisión, para hablar de las propiedades de un determinado producto, de un tratamiento o de un fármaco. “Sociedades científicas y colegas hacen promoción de alimentos exaltando una marca, cuando no pueden”, reconoce el presidente de la deontológica. “Podrían hacer publicidad de un componente de ese producto, cuyos beneficios estén probados, pero la situación es lamentable”, concluye.
Sendín recuerda que la actuación de los colegios de médicos y de sus comisiones deontológicas es fundamentalmente de concienciación. “Nuestra capacidad es de sensibilizar a la profesión y de este modo hemos introducido temas en la agenda política; por ejemplo, así ocurrió con los paliativos”.
La patronal de autocuidado, a favor de suavizar restriccionesNo se puede hacer publicidad destinada al público en general de un medicamento sujeto a prescripción”, José Zamarriego, director de la Unidad de Supervisión Deontológica de Farmaindustria, recuerda este mantra del sector.
Sin embargo, qué ocurre con medicamentos sin receta y no subvencionados. En este campo hay toda una batalla abierta, que Carmen Isbert, subdirectora general de la Asociación para el Autocuidado de la Salud (Anefp, que agrupa a las compañías farmacéuticas que fabrican y comercializan medicamentos), conoce de primera la mano. En la actualidad el sector está autorregulándose mediante el sello Anefp, que entrega la asociación a los anuncios que lo solicitan de manera voluntaria. Con ese sello se garantiza que el anuncio del producto cumple con el Real Decreto 1416/94, de 25 de junio, de publicidad de los medicamentos de uso humano. El Ministerio de Sanidad con Anefp son los encargados de dar este membrete de garantía.
En lo que respecta a la intervención de un médico en la publicidad de estos fármacos, el marco legal está recogido en el artículo 6. f) del citado real decreto. Isbert señala que la interpretación del Ministerio de Sanidad de ese artículo hace que la figura del médico no pueda aparecer en ninguno de estos anuncios. “Estamos peleando para que se haga una interpretación menos restrictiva de la norma, de modo que la simple aparición de un profesional sanitario en un anuncio de estos fármacos no se asocie a que hay una recomendación del producto, que es lo que prohibe de manera expresa tanto la regulación nacional, como el Código Comunitario de Medicamentos”.
En este objetivo se han producido importantes avances. El año pasado se concluyó la nueva guía para la publicidad de medicamentos no sujetos a prescripción, del Ministerio de Sanidad. “El texto actualiza el protocolo de 2011 introduciendo los nuevos soportes publicitarios como son las webs, las redes sociales… Además se amplía el criterio para que aparezcan médicos, científicos o personas famosas en los anuncios de estos productos”, explica Isbert. En su elaboración han intervenido el Ministerio de Sanidad, Anefp y la Asociación de Autocontrol de la Publicidad. Ahora, solo queda que el ministerio decida publicarla, apunta la vicepresidenta de Anefp. Antes de alcanzar ese texto común, pendiente de aprobar y del que Isbert prefiere no dar más detalles, la Anefp presentó una consulta a la Comisión Europea sobre el controvertido artículo 6.f) del Real Decreto 1416/1994. “Europa entendió que siempre que no hubiera una recomendación directa del profesional no entraría dentro de la prohibición que establece tanto el marco normativo europeo como el nacional“, asegura.En definitiva, aunque reconoce que las actuaciones de los colegios ante incumplimientos del código deontológico no se acostumbran a perseguir de oficio, “no hay que desestimar el cambio que se produce con la labor pedagógica que hacemos desde las comisiones deontológicas de los colegios de sensibilizar sobre las prácticas que se deben rechazar dentro de la profesión”.
En este sentido, se están redoblando los esfuerzos en el control de la publicidad del médico, en todos los ámbitos.
Rogelio Altisent, vicepresidente del Comité de Bioética de España y presidente del Comité de Bioética de Aragón, advierte que cuando se apruebe el nuevo Código Deontológico deben ser los colegios autonómicos los que se encarguen de su cumplimiento. “Exige al colegio que llame la atención al facultativo que intervenga en un determinado programa de televisión para avalar las propiedades de un producto”. Pero, admite que este es un tema muy conflictivo y que, al final, “la única manera de abordarlo es con transparencia”.
Altisent considera que debería ser obligatorio por ley que el profesional, de alguna manera, dejara claro si ha recibido una contraprestación de la marca o producto que anuncia y a cuánto asciende esa cantidad. “Si no existe esa declaración de conflictos, esa transparencia, ¿cómo se puede proteger la sociedad contra esos anuncios sanitarios de dudosa veracidad?”, se pregunta.
Esta es la duda que ha motivado el último informe del Comité de Bioética de Aragón, titulado La publicidad engañosa en cuestiones de salud. El documento, que vio la luz el pasado noviembre, advierte sobre la indefensión que produce en la sociedad la publicidad sanitaria sin suficientes avales científicos.
“Los poderes públicos deben intervenir con mayor energía para que cumpla la regulación sobre la publicidad que utiliza los problemas de salud o la discapacidad para la promoción de productos, considerando el impacto negativo sobre la salud que esta puede tener en los grupos de población más frágiles, dice Altisent.
Añade que hay una falta de regulación y un incumplimiento de la regulación existente en este campo que contribuye a que las personas no dispongan de una información clara, completa y veraz que les ayude a tomar decisiones informadas, en un campo tan delicado como es el de la salud.
Esta advertencia pone el foco, no tanto en el especialista como anunciante de un producto de terceros, sino como autor de una publicidad destinada a promocionar sus propios servicios, su clínica. Aquí también existen límites de actuación claros, desde el punto de vista de la deontología.
“La publicidad médica nunca debe ofrecer garantías de resultados”, tampoco se admite que utilice “personas de notoriedad pública ni pacientes reales como medio de inducción al consumo sanitario”. En definitiva, “cuando el médico ofrece sus servicios a través de anuncios, éstos deben tener un carácter informativo, recogiendo datos de identidad y la especialidad inscrita en el colegio”. El borrador del Código de Deontología también aquí ha redibujado el marco de actuación que estaría sujeto a la ética dentro de la publicidad de servicios sanitarios.
El Colegio Oficial de Médicos de Barcelona (COMB) lleva más de diez años entregando un sello de calidad a aquellos anuncios de clínicas o asistencia de médicos que cumplan con los criterios éticos de la profesión.
Gustavo Tolchinsky, secretario de la Junta del COMB, señala que el colegio tiene más de 400 webs acreditadas con el sello de calidad de la corporación, que garantiza que lo que se anuncia en esas páginas sanitarias, de la que es responsable un médico colegiado en Barcelona, cumple con los criterios de veracidad de la información.
La solicitud de esta garantía es voluntaria y en la tramitación se tiene en cuenta criterios técnicos y deontológicos. Tolchinsky reconoce que con la petición de estas acreditaciones se han encontrado sorpresas como publicidad de tratamientos sin ningún aval científico, lo que ha motivado la apertura de expedientes. Afirma que de los 150 expedientes anuales de quejas médicas que reciben, “la publicidad suele ser la antesala de muchas de estas reclamaciones”.
En esta misma dirección, lleva trabajando más de un año la Comisión Andaluza de Deontología Médica del Consejo Andaluz de Colegios de Médicos. Hace dos meses publicaron el protocolo para regular la publicidad sanitaria que hacen sus colegiados. Los que cumplan con estos criterios recibirán un visado, que es la garantía de que lo que se dice cumple con los “requisitos de que la publicidad es objetiva, prudente y veraz”.
“La sociedad confía en los colegios de médicos y, en ese sentido, tenemos que velar para que esa información sanitaria que realice el médico no engañe al paciente”, apunta Ángel Hernández-Gil, presidente de la Comisión Andaluza de Deontología Médica del Consejo Andaluz de Colegios de Médicos.
Explica que el protocolo ya está elaborado, que se emitirá con una validez anual renovable y que son los colegios autonómicos, a través de una comisión de cinco miembros (tres médicos de la deontológica del colegio, un periodista y un miembro de la asesoría jurídica, cuando sea posible), los que valorarán que una solicitud de publicidad sanitaria cumple con los requisitos para contar con el visado del colegio.
Jaime Aparicio, presidente del Comité de Deontología del Colegio de Médicos de Cádiz y vocal en la deontológica del Consejo andaluz, afirma con preocupación. “Estamos llegando a un punto de mercantilización del acto médico. Me llama mucho la atención que en internet aparecen plataformas en las que ofrecen servicios médicos para regalar y que pueden contratar simplemente pinchando en una pestaña que dice: Comprar”. Este tipo de anuncios “va en detrimento del prestigio que debe rodear al acto médico. Hay cosas que en otras profesiones son aceptables, pero no en la Medicina. Hay que salvaguardar la dignidad del acto médico”.
Recuerda que todos los colegiados deben cumplir el Código Deontológico de la profesión, que no es optativo.
Un marco legal apolilladoEl Ministerio de Sanidad ha manifestado su intención de modificar regulaciones claves del sector de la publicidad e incluso ha dado pasos en esa dirección. Este verano se abrió a consulta pública la reforma del Real Decreto 1907/1996, de 2 de agosto, sobre publicidad y promoción comercial de productos, actividades y servicios con pretendida finalidad sanitaria. El impulso de esta reforma vino del escándalo de las clínica odontológicas i-Dental, que puso en evidencia lo que desde el sector se había denunciado en numerosas ocasiones: la falta de control de la publicidad cuando lo que se anuncia son servicios sanitarios. Pues bien, esto que ha ocurrido en el sector de la odontología puede pasar en otras especialidades médicas, como en los tratamientos estéticos, en Traumatología, etcétera, según reconocen varios facultativos consultados.
Por otro lado, Carmen Isbert, subdirectora general de la Asociación para el Autocuidado de la Salud (Anefp), se refiere al RD 1416/1994, de publicidad de los medicamentos de uso humano, como una “norma obsoleta, donde la figura del profesional sanitario en los anuncios es controvertida”. Recuerda que hace seis meses, el Ministerio de Sanidad sacó a consulta pública el proyecto de Real Decreto por el que se regula la publicidad de los medicamentos de uso humano y de los productos sanitarios.
The post El médico no puede publicitar una marca appeared first on Diariomedico.com.
-

Atención primaria: mucho grupo y poco trabajo
Archivado: enero 27, 2019, 11:03pm UTC por franciscojosegoirialba
La enésima lámpara mágica que el Ministerio de Sanidad ha frotado buscando una salida a los problemas y reivindicaciones del primer nivel asistencial ha alumbrado un genio que el departamento de María Luisa Carcedo ha presentado bajo el nombre de Plan de Mejora de la Atención Primaria del Sistema Nacional de Salud. Este plan -tan ambicioso en las intenciones como, de momento, inconcreto en la forma- ha sido ya presentado a profesionales y consejeros autonómicos de Sanidad, pero lo único que se sabe de él es que la intención de Carcedo es aprobarlo en un Consejo Interterritorial monográfico sobre primaria.
Eso sí, incluye la creación de tres grupos de trabajo (en este caso, de profesionales, administración y ciudadanos), un mantra tan querido como repetido por la Administración.
Lea más sobre primariaEn tiempos de crisis, más primaria
La primaria gallega reclama soluciones
“Primaria acumula ya suficiente masa crítica de quemados“
“Sinceramente, me suena a mucho grupo y poco trabajo, pero hablo desde el escepticismo de la periferia”, ironiza Mercedes Ortín, secretaria general del sindicato CESM en Aragón. “Qué tienen que ver -se pregunta- las primarias de Aragón o Castilla y León, por ejemplo, con la de Madrid; qué tienen que ver los problemas de dispersión, las áreas remotas, los cupos heterogéneos o los problemas del médico para cobrar el transporte, con una primaria como la madrileña, muy concentrada en el área metropolitana y embarcada ahora en una guerra de horarios”.
Ortín cree que una solución nacional, “desde un foro único y hablando con una Administración central, es inoperante para abordar una realidad tan dispar; hay que hacer un diagnóstico previo, autonomía por autonomía, y abordar en el Consejo Interterritorial sólo los problemas comunes, que los hay”. Ah, “y aumentar la inversión, al menos en capítulo I [gastos de personal], y hacerlo urgentemente”, concluye Ortín.
Escepticismo autonómicoPrecisamente, Antonio María Sáez Aguado, el consejero de Castilla y León, una de las autonomías que menciona Ortín, se erigió la semana pasada, en la Comisión de Recursos Humanos, en portavoz de los dirigentes autonómicos escépticos con el plan de Sanidad: “Le hemos intentado hacer ver a la ministra que hablar de la reforma de primaria está bien y da titulares, pero que lo prioritario es atajar los problemas más acuciantes del nivel, y entre ellos el déficit de médicos de Familia y de pediatras”.
Y ese déficit, que menciona Sáez Aguado, lo admite el propio ministerio en el informe sobre Estimación de la Oferta y Demanda de Especialistas (2018-2030), que entregó a los consejeros en esa Comisión de Recursos Humanos: Medicina de Familia, con sólo un 13% de sus efectivos menores de 39 años en 2018, augura “tensiones de reposición a corto plazo”. A medio plazo, esa tensión se extenderá a Pediatría, que tiene a un 55% de sus efectivos con 50 años o más (en Familia, ese grupo de edad llega hasta el 63,4%). Y todo eso lo dice literalmente el informe ministerial.
Bayona, presidente de la Sedap, cifra en un 20% el porcentaje de inversión mínima que necesita la primaria del siglo XXI
Pero es que aún hay más datos oficiales, estos del Sistema de Información de Atención Primaria (SIAP): entre 2010 y 2016, el número de especialistas hospitalarios por mil habitantes creció un 6%; el de primaria, un 1%.
En la misma horquilla temporal, Vicente Matas, vocal de Primaria Urbana de la Organización Médica Colegial, aporta otro dato: “Entre 2010 y 2016, la inversión sanitaria pública total se recortó un 10,7%, pero el recorte de primaria fue aún más grande, del 14,7%. Primaria ha ido perdiendo inversión año a año y todavía no hemos recuperado el nivel de 2009; por eso, es prioritario y urgente que, al menos, el 20% del presupuesto sanitario público se invierta en este nivel”. Sólo así, añade Matas, “el SNS será sostenible, y primaria podrá hacer frente a la cronicidad y el envejecimiento”.
Inversión “mínima necesaria”Manuel Bayona, presidente de la Sociedad Española de Directivos de Primaria (Sedap), coincide en que ese 20% “es el porcentaje mínimo necesario para dar respuesta a las necesidades de la primaria del siglo XXI, muy alejadas de las del siglo XX. La atención humanitaria y personalizada, inscrita en el ADN de este nivel, exige tanta o más inversión que el reto tecnológico. Primaria debe recuperar dos de sus espacios naturales, la atención domiciliaria y la gestión de crónicos, porque eso no sólo redunda en beneficio del paciente, sino de la rentabilidad y eficacia del sistema sanitario”.
Lejos de las soluciones canónicas que se plantean en foros y grupos de trabajo, Javier Padilla, médico de Familia en el centro de salud Isabel II, de Parla (Madrid), habla de dos lastres claves: “La tendencia a buscar soluciones separadas por estamentos profesionales y la tradicional reticencia de políticos y gerentes a soltar poder”.

La frecuentación de primaria es especialmente elevada en determinadas zonas.
Según él, “esto no se soluciona con más médicos, más enfermeros o más auxiliares, sino poniendo de acuerdo a todas las profesiones e intentando conciliar sus intereses de manera armónica”. Y a eso se suma, según Padilla, el “sempiterno recelo” de la Administración a dotar de “verdadera autonomía a los centros de salud. No es de recibo que una sola gerencia imponga un modelo organizativo uniforme para centros de salud que tienen realidades muy dispares”.
Padilla entiende que la implantación y desarrollo de los sistemas de información son fundamentales para la consecución de esa autonomía de gestión, y pone un ejemplo concreto: “¿Qué sentido tiene seguir hablando de 10 minutos por paciente cuando las agendas inteligentes permitirían citar al paciente asignándole no sólo día y hora sino también estimar los minutos que la complejidad de su patología requerirían”.
También Sergio Minué, profesor de la Escuela Andaluza de Salud Pública (EASP), habla de la necesidad de que el médico sea “el verdadero dueño de su agenda. Hablamos de una organización que se basa en el conocimiento experto, y es una vejación ver cómo el burócrata de turno le dice a un profesional cualificado cuántos minutos debe dedicar a cada paciente. Por cierto, que en España seguimos hablando de los 10 minutos por paciente cuando países con primarias fuertes y muy desarrolladas ya están hablando de 20 minutos”.
Según Minué, ésta es sólo una de las patas que habría que abordar:“Lo primero que hay que discernir es si conviene hablar de reforma o, directamente, de ruptura, porque me temo que lo que pueda surgir del ministerio no sea más que otro paripé. La primaria británica, por ejemplo, lleva cinco reformas en los últimos años, y alguna integral; es verdad que no siempre se acierta y que hay que hacer ajustes, pero mejor eso que seguir en la medianía actual”.
Un cierto “ombliguismo”Pero Minué tampoco ahorra críticas a sus colegas, “en ocasiones, muy dados al ombliguismo: aquí, el médico de Familia pone el grito en el cielo porque no puede hacer ecografías o pruebas cardiológicas, pero se lleva las manos a la cabeza cuando se plantea que la enfermera prescriba, cuando en países con primarias potentes y de referencia lleva años haciéndolo”. Y es que la necesidad del trabajo en equipo, “con el que a todo el mundo se le llena la boca”, exige, según Minué, “la plena implicación de todos, e incluso crear perfiles profesionales nuevos, como, por ejemplo, el physician assistant, que lleva años implantado en Estados Unidos y libera al facultativo de mucho trabajo. El médico es clave en un equipo de primaria, pero ser clave significa que pueda centrarse en lo esencial: los casos complejos, la supervisión y coordinación de toda la actividad y la visita domiciliaria; para lo demás, está el resto del equipo”.
Pablos, de Médicos de Cataluña, resume la esencia del modelo: “Todo lo que entra por la puerta debe ser atendido”
El presidente de la Sedap también es un defensor de esa concepción del trabajo en equipo, “porque al médico de Familia no le compete asumir toda la carga. La situación social y epidemiológica de España es completamente distinta a la que existía al inicio de la reforma de primaria, y esa nueva realidad exige una nueva respuesta organizativa. Para empezar, hay que potenciar, y hacerlo sin miedo, el nuevo papel protagonista de Enfermería en los cuidados especializados que exige la cronicidad y el envejecimiento”.
Óscar Pablos, secretario del sector de Atención Primaria del ICS de Médicos de Cataluña, resume en una frase la esencia de un modelo que, según él, está basado más en la cantidad que en la calidad: “Todo lo que entra por la puerta tiene que ser atendido”. Pablos cree que habla en nombre de muchos médicos asistencialistas cuando duda ante tanto planteamiento teórico y tanta negociación de alto nivel: “Si usted me asigna el 25% del presupuesto sanitario y crea un grupo de trabajo para ver cómo lo gestionamos, genial; si crea el grupo de trabajo para discutir cuanto presupuesto me asigna, permítame que me muestre escéptico”.
Según él, el problema de primaria no es tan difícil de diagnosticar. “Si tenemos voluntad de leerlo bien, se resume en un sencillo axioma: a) la población envejece; b) la población envejecida consume gran cantidad de recursos y c) al enfermo envejecido y dependiente, el que le atiende, en consulta y en su domicilio, es el médico de Familia, no el hospitalario. Ahora bien, invertir en esa realidad no luce ni da réditos inmediatos”.
The post Atención primaria: mucho grupo y poco trabajo appeared first on Diariomedico.com.
-

La vitamina D no llega al nivel óptimo en el ‘país de sol y playa’
Archivado: enero 27, 2019, 11:01pm UTC por Sonia Moreno
Desde su larga experiencia como pediatra de atención primaria, José Manuel Fernández Bustillo viene observando una incidencia llamativa de fracturas importantes en niños con caídas leves. Para indagar en las causas, este especialista del Centro de Salud Bertamiráns de La Coruña realizó un estudio que hace unos meses apareció en BMC Research Notes. La principal conclusión del trabajo sobre niños con entre 5 y 15 años es que “dos tercios tenían niveles bajos de vitamina D”. Por estaciones, de otoño a primavera casi el 80 por ciento de los pequeños estudiados presentaban concentraciones bajas, “pero también ocurría en un 37 por ciento de los analizados en pleno verano”. Si bien la muestra es modesta, el estudio pone el acento en el déficit de vitamina D en la población pediátrica en España, en línea con lo hallado en otros trabajos y con lo que también se ha documentado en los adultos sanos.
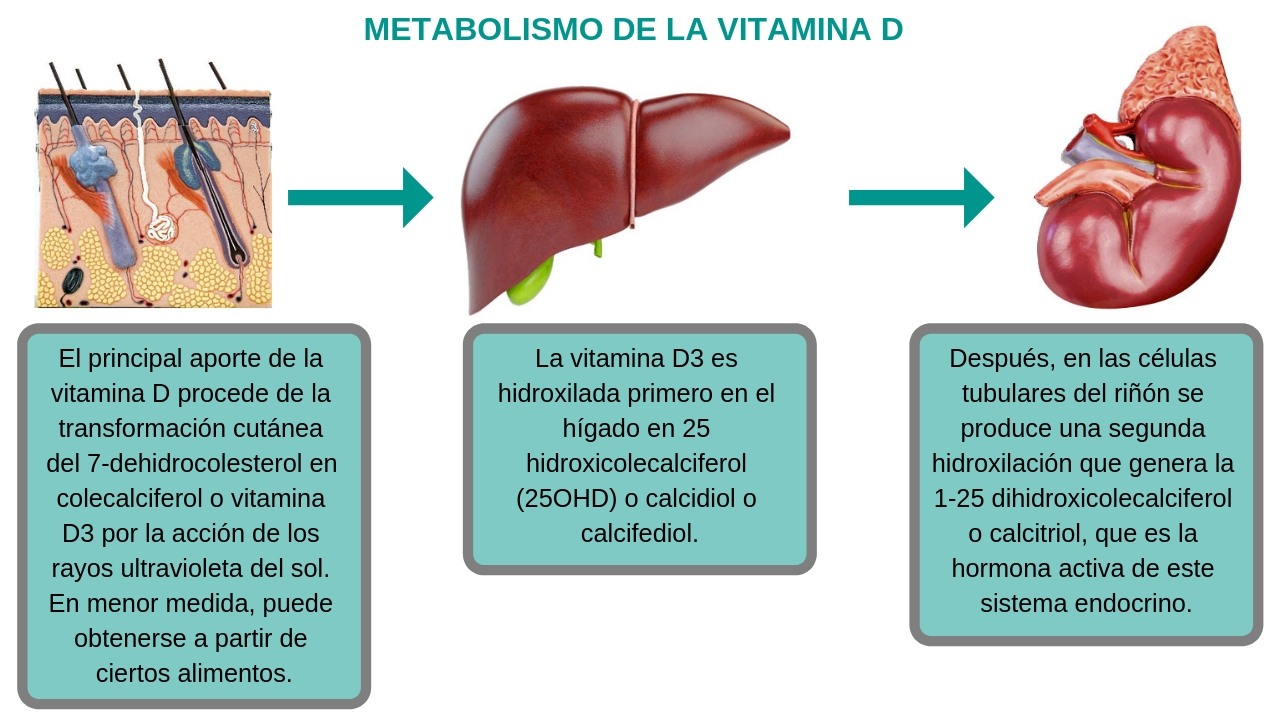
La exposición al sol es nuestra principal fuente de vitamina D, a través de la síntesis de la enzima 7-dehidrocolesterol; la alimentación, en una dieta ordinaria, supondría un pequeño aporte. España es un país con bastantes horas de luz comparado con otros septentrionales. Con todo, se ha observado que en nuestro país los niveles de calcifediol (25OHD) en plasma, la forma en que se mide la concentración de vitamina D, son similares a los registrados en países nórdicos.
Además de la latitud, se deben tener en cuenta diversos factores, apostilla Fernández Bustillo aludiendo a la población pediátrica, como el hecho de que “ahora los niños juegan menos al aire libre. Por otra parte, está el uso de fotoprotectores: hay estudios que sugieren que pueden reducir hasta en el 90-95 por ciento la síntesis de la vitamina D”. También está la alimentación:“En estudios españoles, se ha demostrado que la ingesta real de calcio y de vitamina D de la dieta disminuye porque se reduce el consumo de alimentos que contienen estos nutrientes. Y uno de esos trabajos con escolares de 7 a 16 años, muestra que en el 80 por ciento la ingesta es inferior a la recomendada, sobre todo en las adolescentes”, afirma Fernández Bustillo.
Los niveles bajos de la vitamina D se registran en población infantil y adulta analizada también durante los meses de verano en España
En el otro extremo de la península, en Almería, donde la presencia del sol es incuestionable, otro estudio prospectivo reciente, en Endocrinología, Diabetes y Nutrición, se une a las advertencias sobre los insuficientes niveles de vitamina D en las mujeres. Su primera autora, Claudia A. Pereda, reumatóloga del Hospital Mediterráneo, comenta que “en la literatura internacional hay estudios que indican que países con muchas horas solares -en Medio Oriente o Sudamérica, por ejemplo- también registran déficit en la población general. Nosotros estudiamos a 319 mujeres, que dividimos por grupos etarios y según el momento del año en que recogíamos las muestras séricas. Lo más llamativo fue que en el verano también se encontraban niveles bajos de la vitamina, incluidas las mujeres más jóvenes”. Este trabajo no tenía como objeto aportar explicaciones, afirma Pereda, sino mostrar un hecho que parece generalizado. Junto a la tendencia a vivir en el interior -que quizá se intensifica con la canícula-, la reumatóloga recuerda que también parece influir el índice de masa corporal: “La vitamina D tiende a acumularse en el tejido adiposo, lo que hace que en personas obesas se detecten menos cantidades séricas”.
Esteban Jódar, jefe de Departamento de Endocrinología y Nutrición Clínica en QuironSalud, Madrid, comenta que “teóricamente, con una adecuada exposición solar y a través de ciertos alimentos podríamos alcanzar los requerimientos necesarios, pero la realidad es que las concentraciones que solemos encontrar en población aparentemente sana, ya sean jóvenes o mujeres perimenopáusicas, son si no bajos, subóptimos. Por esa concepción de que somos un país de sol no había existido esta preocupación, pero los hábitos de vida hace que no nos expongamos tanto, cuando lo hacemos es con protector, y en nuestro país no están suplementados los alimentos”. Sobre esta última posibilidad, Jódar se muestra prudente: “Probablemente, exista cierta justificación para la presencia de suplementos en alimentos frecuentes (leche, pan, zumo), como en otros países, aunque es una propuesta que aún debe estudiarse”.
El endocrinólogo es uno de los autores de las recomendaciones de la Sociedad Española de Endocrinología y Nutrición (SEEN) sobre vitamina D para la población general. Entre esas pautas, no se incluye el cribado universal: “La recomendación de las sociedades científicas es el screening oportunista en personas que acuden por otros problemas (osteoporosis, hipertensión, síndrome metabólico) y en las que existan factores de riesgo de niveles deficitarios”.
El consenso sobre cuáles son los niveles óptimos ha variado en los últimos años. “Durante un tiempo, se consideraron por encima de 30 ng/ml, y para que hubiera efectos extraóseos incluso por encima de los 40 ng/ml. Las nuevas evidencias aparecidas han hecho que seamos un poco menos entusiastas a la hora de recomendar altas cantidades de suplementos de hormona D o de componentes del sistema hormonal D. No obstante, parece que un valor superior a 20 ng/ml, situado entre 20 y 30, puede ser un punto de acuerdo para la mayoría de sociedades científicas”, argumenta Jódar.
Los beneficios sobre la salud esquelética son claros, pero en las enfermedades extraóseas es todo un campo objeto de estudio
El sistema hormonal D es clave para una absorción eficiente de calcio y una adecuada salud ósea. Los niveles bajos pueden favorecer el hiperparatiroidismo, que es la hormona compensadora, lo que a su vez puede originar daño en el hueso y aumentar el riesgo de fractura. “Por eso no tratamos la osteoporosis sin dar aunque sea pequeños suplementos de vitamina D”, explica Jódar.
Y luego están los controvertidos beneficios extraóseos. Fernández Bustillo recuerda que se ha asociado la vitamina con enfermedades tan variadas como las autoinmunes, infecciosas, oncológicas, respiratorias y cardiovasculares, entre otras, “pero no está demostrada una relación causal, sino que en ciertas patologías, se detecta el déficit de la vitamina”.
Lo cierto es que los estudios se suceden en las revistas científicas con resultados contradictorios. Entre los más recientes, Claudia Pereda menciona uno en The New England Journal of Medicine, sobre 25.871 participantes, que concluye que los suplementos con vitamina D no reducen los casos de cáncer ni de eventos cardiovasculares, “pero sí muestra que en aquellos con cáncer había más supervivencia, si tenían niveles aceptables de la vitamina frente a los que no la tenían”. Por otro lado, en un trabajo en British Medical Journal, los niveles adecuados de vitamina D se asociaban a una menor incidencia de infecciones en las vías respiratorias altas, frente a un nivel deficitario.
Jódar aduce que “hacen falta más estudios de intervención que muestren los beneficios de la vitamina D en determinadas enfermedades extraóseas. Por ello, pensamos que es razonable que la población general, y en especial los que tengan esas patologías en particular, mantengan los niveles por encima de 20 ng/ml. Lo que no es razonable es que con los datos de que disponemos recomendemos suplementos en vitamina u hormona D como un tratamiento para esas patologías. Son conceptos diferentes: en uno se busca maximizar el estado fisiológico idóneo, y en el otro se considera la suplementación como un tratamiento y no estamos en ese punto”.
Medidas en torno a la vitamina D consensuadas por los especialistas¿CUÁLES SON LAS CONCENTRACIONES ÓPTIMAS?
Las sociedades científicas sugieren mantener las concentraciones séricas entre 30 y 50 ng/ml para obtener los beneficios de salud que aporta la vitamina D. El objetivo mínimo indiscutible son los 20 ng/ml.¿HAY QUE CRIBAR EL DÉFICIT EN LA POBLACIÓN?
Se recomienda una detección sistemática de déficit de la vitamina en individuos con factores de riesgo (largos hospitalizados; ancianos institucionalizados; personas con inmovilización prologanda, o en las que se contraindica el sol; en pacientes con malabsorción gastrointestinal; embarazadas), y no se recomienda en población sin esos factores.¿CÓMO SUPLEMENTAR?
Para tratar el déficit de la vitamina, se recomienda utilizar colecalciferol o 25OHD (calcifediol). Las dosis dependerán del grado del déficit y del tipo de vitamina D que se administre.¿CUÁLES SON LOS BENEFICIOS DE LA SUPLEMENTACIÓN?
En adultos menores de 50 años, no hay datos fehacientes sobre la relación entre la suplementación con vitamina D y la salud ósea. En mayores de 50, hay estudios que avalan que la vitamina D combinada con calcio puede ayudar a reducir el riesgo de fracturas. En mayores de 65 años y personas institucionalizadas se recomienda el aporte de vitamina D para mejorar la salud ósea y reducir el riesgo de fractura no vertebral.The post La vitamina D no llega al nivel óptimo en el ‘país de sol y playa’ appeared first on Diariomedico.com.
-

Los intereses del médico y el interés del paciente
Archivado: enero 27, 2019, 11:00pm UTC por Redacción
¿Es posible un médico químicamente puro, sin relaciones o intereses que influyan en su objetividad profesional? Los códigos deontológicos, como el español o la reciente séptima edición del del American College of Physicians (ACP), animan a evaluar si un regalo, una ayuda empresarial para un simposio o un ensayo clínico son éticamente apropiados y si condicionarían su juicio clínico. Ante dichas evaluaciones, dice el manual de ética del ACP, los médicos deben considerar lo siguiente: ¿Qué pensarían mis pacientes y mis colegas de este acuerdo? ¿Cuál es el propósito de la oferta de tal compañía o institución?
El médico no puede publicitar una marcaEn una sociedad libre y abierta, todos, incluidos los médicos, estamos sometidos a multitud de impactos publicitarios, amistosos, familiares y laborales. ¿El regalo de un paciente agradecido condiciona su futura atención? ¿La invitación remunerada de una compañía a participar en un simposio sesga los criterios prescriptores? ¿Las ayudas empresariales a una sociedad científica dictan los programas de sus congresos? ¿Los acuerdos publicitarios de una revista científica autocensuran algunos artículos? ¿Hay que expulsar a los visitadores comerciales de las consultas? ¿Hay que negarse sistemáticamente a avalar cualquier fármaco o dispositivo médico?
La tentación de completar por otras vías unos sueldos no muy acordes con la preparación y responsabilidad del médico es muy humana, y caer en ella no siempre es malo, siempre y cuando se mantenga dentro de la legalidad y de la ética médica, lo que a veces no es fácil discernir.
En la actual dialéctica socio-política, pensar que solo lo público es inmaculado es de una ingenuidad insultante y muestra una desconfianza maquiavélica en el ser humano. Los médicos son autoridades en su campo y su opinión, aunque algo mermada en estos tiempos de Google y autonomía del paciente, sigue siendo muy apreciada. Por eso se reclama su presencia. No se les prohíbe tener intereses en tal o cual negocio ni recibir ayudas públicas o privadas, pero su ética les debe dirigir hacia el bien del paciente y a denunciar y a huir de anuncios o declaraciones falsos, perjudiciales, dispendiosos o engañosos.
En algunos recientes y sonados conflictos de interés, el pecado consistía sobre todo en falta de transparencia, un valor que ha cobrado gran relevancia en las últimas décadas. Revelar sus intereses cuando sea preciso y defender su independencia de criterio, aun a costa a veces de esos intereses, redundará en el prestigio de todo el entorno sanitario, público y privado, y en último término en la mejor atención del paciente.
The post Los intereses del médico y el interés del paciente appeared first on Diariomedico.com.
